「パンデミック -その最前線から-」
岩﨑 惠美子(株式会社 健康予防政策機構 代表)

そもそもの始まり
どうも皆さんこんにちは。ただいまご紹介いただきました、岩﨑と申します。本当に、今日この場に立つということは予想もしていなかったことなんですけど、たまたま、仙台の国分町の飲み屋から、実はこの話が生まれました。そんなことで、私の今までの経験、それから感染症に対する考え方、日本がいかに遅れているかということも含めて、ぜひ皆さんに知っていただきたいな、というふうに思って、今日は仙台から参りました。
実は、伊藤先生と私は大学の同級生です。ですけど、名簿が前の方と後ろの方だったので、大学時代はほとんど話をする機会もありませんでしたし、まさかこんなふうに二人で対談をするなんていうことは考えたこともありませんでした。彼が厚労省で、まだその時は厚生省でしたが、彼が厚生省で奮闘しておられる姿は、テレビとか、あるいは本とか新聞で見ているくらいで、私はその時は一介の臨床医として、感染症のことを実はやっていたわけです。
私がこうやって皆さんの前で感染症のお話をするようになったいきさつから、皆さんにちょっとお話をしておきたいなと思います。日本の中では、感染症の専門家というのはウィルスの専門家、あるいは細菌学の専門家なんですね。私はそれは違うと思います。感染症というのは、罹った人、その人の生活習慣によって、罹るかどうかすごく違ってくるわけです。だから、ウィルスのせいでも細菌のせいでもありません。その人の習慣だったり、そういうバックグラウンドの方が、ずっと感染症には大きな因子です。しかし、これが日本の中ではきちんと認知されていません。そして、罹った人が悪者にされて、とにかく目の前から排除される。こういうことをずっと繰り返してきているわけです。そんなことにも腹を立てながら、私は私なりに感染症の専門家、医療人の中では色物の専門家として今もやっております。そんな感じですので、私の今まで歩いてきた経歴からいろいろお話をして、そして感染症について皆さんにお示しできたらいいなと思っております。今日はこんな機会をいただけるとは、本当に私も全然知りませんで、若生さんには、それから会の皆さんには、本当に心から感謝申し上げます。では始めます。
私の住んでいる仙台の現状

スライド1

スライド2

スライド3

スライド4

スライド5
スライド1~5は去年の3月11日の震災の時の写真です。あの時、私も仙台におりました。もう本当に悲惨な思いをいたしました。

スライド6
スライド6は震災直後の仙台空港ですね。仙台空港の駐車場の車が全部流されて、仙台空港はかなり長い間使えませんでした。

スライド7

スライド8
スライド7、8は避難所ではありません。地震というのは、余震がものすごく続きますから、やっぱり怖くて自分の家にいれなくなるんですよね。とりあえず集まれるところにみんな集まってきて、こんな格好をしていました。目をつぶると、昨日のことのようにその時のことが思い出されます。今でも余震は時々あります。余震のたびに、これがずっと続くんじゃないかということ、それがものすごく不安なんですね。そういう意味では、もうとんでもない経験をしてしまった、ということを痛感します。
今になって、ようやく仙台の人々、被害に遭った人々、津波で流されて、そしてやっと助かったという人々が、その時の経験を話し始めました。1年くらい、やっぱり自分の気持ちを整理するのにかかったんだな、ということが、なんとなく感じられます。実際に助けに行って、全然戸が開かなくて、無理やり開けてみたら遺体が3体ぐらいそこに入っていたとか、みんなそういう話を、今まで見てきても話せなかったことをようやく話し始めた、というのが今、仙台の実情です。やっぱり時間というのは何事にも必要なんだな、ということを私は感じました。
人生分けて使え
私が感染症に興味を持ち出したのは、耳鼻科医としての臨床現場でした。実は、元々私は耳鼻科医なんです。耳鼻科医というのは、鼻と喉の辺りを見て、その感染症がどんなものか、見た瞬間に診断し、治療を決めていくわけです。「これはウィルスかな、これは細菌かな」と、感染症の原因を見極め、そして私は治療をしていました。そういう病原体の入口だけを見てやってきたんですけれども、今のインフルエンザにしろ何にしろ、私は日本の感染症の医療というのは、何かちょっとおかしいな、と思うのです。
私は、大学では伊藤先生と同級生でした。当時は学生運動のさなかで、卒業式はありませんでした。ですから「5月卒」と、今でも履歴書にきちんと書かれています。(昭和)43年5月卒という、しっかりした傷痕を私たちは背負って卒業しているわけです。私は当時、結婚しておりました。それで、相手がアメリカに行くというので、一緒にアメリカに行きました。最初は家にいたんですけれども、やっぱり勉強したい、仕事をしたい、ということで、ペンシルベニア大の細菌学教室に仕事を見つけて行きました。その時のボスが私に教えてくれたことは、細菌学でもウィルス学でもなくて、「人間はいくつまで生きるか分からないけれども、ダラダラと生きたって一生は1回。そうであれば、きちんと分けて生きなさい」ということでした。「25年ずつ分けなさい。最初の25年は自分のために使いなさい。その次の25年は家族のために使いなさい。そして、その次の25年は社会のために使ってもいいんじゃないか」ということを、繰り返し繰り返し、私はアメリカで聞かされて過ごしておりました。その時、私はまだ20代でしたから、「何、格好つけて」というくらいの気持ちでおりましたけれども、私も50近くになって、ふと「自分が社会のために生きるということは、どういうことなのかな」と、その時に実は思い始めました。たまたま英語が少し話せるし、海外での医療にちょっと興味があったので、まず最初にインドに行くことにしました。
インドで打ちのめされた経験
私は耳鼻科医で、鼻や喉の辺りの腫瘍の手術を専門にしていました。ところが、頭頸部腫瘍は日本にはすごく少ないんですよね。しかし、インドには口腔がんの患者さんがいっぱいいます。最初は「毎日手術ができるよ」という言葉につられて、私はもう勇んで行きました。「毎日手術ができるんだ」と、手術をいちばんやりたい年頃でしたから、毎日手術をしていました。しかし、それも3ヶ月で飽きましたね。それと同時に、「何でこんなにいっぱい患者さんが出てくるんだろう。やっぱり予防が必要なんじゃないか」ということを思い始めて、「早期発見しようよ」ということで、学生を連れて山の中に入って行き、患者の早期発見に力を入れました。そうこうしながら、インドで3年近く出たり入ったりして過ごしたんですが、その時に、自分の感染症の知識がいかに浅いかということ、そして日本で習うことがかなり偏っている、ということを現地で知りました。それで、ちょっと勉強のやり直しをしようかな、と思い立ちました。

スライド9
スライド9はインド時代の写真です。インドのカルナタカ州という州のがんセンターです。みんなサリーを着ています。こういう中で手術をしてきました。ただ、みんなイギリス式の教育を受けていますので、インドは非常に医療レベルも高いし、医者の知識もすごく豊富でした。この時に、私は日本から若い先生を引き受けたりもしていましたけれども、やっぱり知識はインド人の方がずっとあるんですね。ちょっと恥ずかしい思いも何回かいたしました。それで、「これじゃダメだな」ということで、たまたま何かの会合で、伊藤先生に新潟で卒業してから初めてお会いして、「私、実はタイの大学に行きたいんだけども、推薦状を書いてくれないか」とお願いをしました。そうしたら、伊藤先生から「自分で書け」と言われて、自分で自分の推薦状を英語で書き、それにサインしてもらって、タイのマヒドン大学の熱帯学のコースに1年行きました(スライド10)。

スライド10
パラグアイのワクチン施策
1年間タイの大学へ行って、帰ってきたら、たまたまJICA(独立行政法人国際協力機構)のプロジェクトで、パラグアイに行く医者がいないということで、「行ってくれないか」ということになり、それで1年間、私はパラグアイに行きました。途上国ですから、衛生面でももう本当にレベルが低い。日本と比べたら、全然問題にならないくらい低い。実際に、もう14~15歳から女性は子どもを産むわけですね。妊娠して子どもを次々に産んでいきますから、出産直後の、まだ母体が十分じゃない状態でも、また子どもを出産するわけです。だから、出産で死亡する母親がすごく多くて、子どもが死亡するだけでなく、母親が死亡するケースがすごく多くて、その衛生レベルをなんとか上げる、というのが私の目的でした。

スライド11
スライド11の手前の女性が保健師さんです。

スライド12
朝早くから、スライド12のようなトラックに乗って、そしてずっと奥地まで行ってワクチンをしました。この人たちの方が、日本人以上に、もう有無を言わさずワクチンをバサバサやるわけです。子どもを見つけたら、もう5つぐらいのワクチンを同時にやります。とにかく、一生に1回ぐらいしか医者に会うことがない住民の人ですから、みんなおしゃれをして出てきます。そんな感じで、この保健師さんと1年間、予防をやりました。予防というのはものすごく大切なんだなということ、そして途上国でもそういう自覚がきちんとあるんだな、ということを、私は身をもって体験したわけです。
エボラ出血熱との出会い
それで、パラグアイ時代に、伊藤先生から「検疫所に来ないか」と声をかけていただいて、日本に帰って参りました。検疫所に行って何をしたかというと、当時は感染症を1類、2類、3類・・・と分け、昔の伝染病予防法が新しい感染症の法律に変わったばっかりです。ところが、その1類の感染症を診たことがある人が日本にはいない、ということで、私はぜひ1類感染症を実際に診たい、と厚生省にお願いしました。パラグアイでは黄熱だとか、いろんな病気を診ています。ですけど、ラッサ熱だとかエボラ出血熱とかという1類感染症は診たことがなかったんですね。それで、ぜひ見たい、とお願いしました。たまたま2000年に、アフリカのウガンダでエボラ出血熱の大流行があって、その時に「じゃあ行ってみますか」と声をかけられて、もう大喜びで行きました。なぜ大喜びで行ったかというと、エボラ出血熱というのは血液で感染し、みんな穴という穴から血を噴いて死んでいくというような、「アウトブレイク」という映画にあったような、そういうイメージをみんなが持っていたわけで、本当にそうなのか、ということを確認したかったというのが、私の偽らざる心境でした。
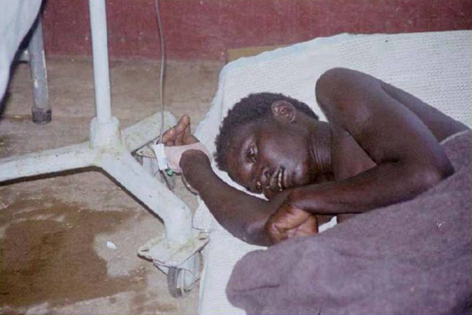
スライド13
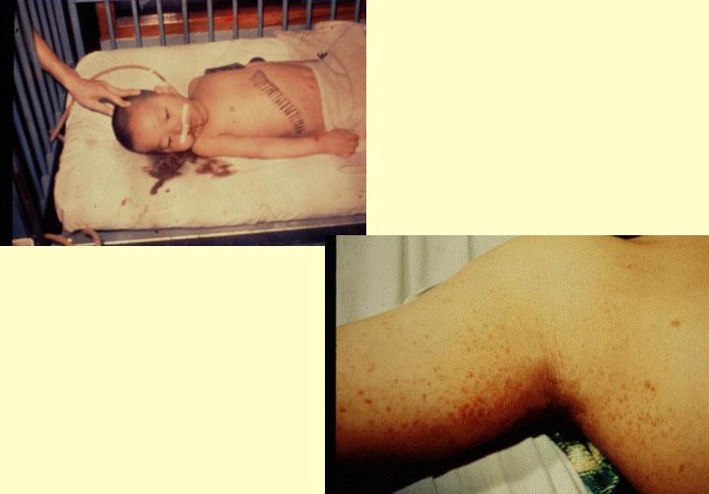
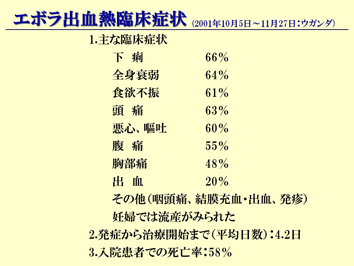
スライド13は患者さんです。誰も出血していません。それに皮下出血なんていうのも、肌が黒くてよく分からない。皮下出血では、薄く出血しているぐらいでは全然分かりません。ただ、この流行地に行ってビックリしたのは、みんな下痢をしているんですね。彼女の前にあるしみ、これは彼女の便なんですね。この便の中にウィルスが排出され、それが原因で、結局感染が広がっていました。実際にここに行って初めて、「エボラ出血熱というのは、出血で広がるんじゃない」ということを私は知りました。
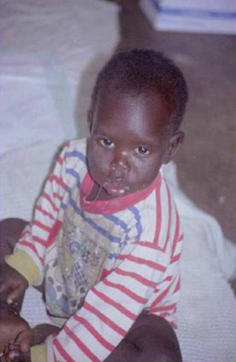
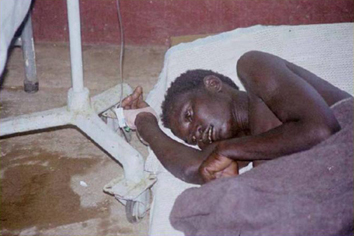
スライド14
スライド14の坊やは、母親がエボラ出血熱にかかって、母親と一緒に入院してきました。親族は、みんなエボラ出血熱が怖いから引き取ってくれないんですね。結局、病院で抱えているうちに案の定、母親から感染していて、発症して、この子は1歳2ヶ月で亡くなりました。
感染症の見かた
こういうふうに、実際の現場で診てみないとやっぱり分からない、というのが確かに感染症ではあります。ですから、ウィルスの専門家、それから細菌学の専門家では、感染症という全体を把握することはできないと私は思います。ウィルスが怖いとか、細菌が怖いとかではなくて、その感染した人がどういう行動をとって、どこにウィルスが出てくる、あるいはどこに細菌が出てくる、そういうことがきちんと分かって、それが防止できれば、きちんとした対策ということができるわけですよね。でも、そういうふうな対策を、日本は未だにできません。とにかく「患者=汚いもの」、これは今でも全然変わっていません。
この前の新型インフルエンザ騒動の時も、大阪の高校の方が本当に辛い思いをされましたが、感染症に対する考え方は、そのまま延々と引き続いており、未だにそれが改善されていない、というのが現状です。そういう意味では、やっぱりメディアの方々にもきちんと勉強していただいて、ちゃんとした情報をちゃんと出していただく。どうやったら防げるのか、どうやったらベターなのか、ベストなのか。そういうことも含めて、やっぱり情報は出してもらいたいな、というふうに私は思っているわけです。そういうことが、なかなか日本の中では認知されず、専門家と言ってメディアに出てくる人たちは、みんなウィルス学や細菌学の専門家で、みんな好き勝手なことを言っています。結局、それにみんなが煽られて、「怖い怖い」になっていく。これはHIVにしろ、みんな一緒だと私は思っています。どこにウィルスが出てきて、そのウィルスがどの程度なのか、それを防ぐ方法にはどういうものがあるのか、その治療法にはどういうものがあるのかということを、きちんと私たちは情報を提供してもらっているでしょうか。これが日本の現実だと私は思いますし、やっぱり私は色物の感染症の専門家と言われながらも、私のできるだけの機会を見つけて話すようにしております。
感染症の間違った理解
そもそも感染症というのは、ずっと昔からありました。地球上に人類が生まれた時から、ずっと感染症に悩まされているわけです。特に、家畜として動物を身近に飼い始めたところから、もっと多くのいろんな感染症に悩まされるようになりました。ではその昔、感染症の病人、あるいは亡くなった人はどうしていたのでしょうか。予防薬はありません。治療薬もありません。実は、みんな集めて燃やしてしまっていました(スライド15)。今の日本人の感覚は、まだここから何にも出ていません。「とりあえず目の前からどこかへやろう」という感覚しか未だにない、というのが現実だと思います。

スライド15
感染症の原因となる病原体は、必ず人に付いて、そして人の中で増えます。ウィルスも細菌もそうです。ウィルスは環境中で増えるのではなくて、人の中で、あるいは媒介する動物がいれば、その動物の中でしか実は増えません。細菌の場合は環境中でも増えます。しかし、それも時間が経てば、だんだんだんだん毒性が薄れていきます。人間の体、あるいは動物の体から出たウィルスは、そんなに長くは持ちません。20~30分で、もうみんななくなってしまうわけです。それなのに、その感染してしまった患者さんを、本当にもう汚いものでも触るかのように特別扱いするわけですよね。そういうところからして、本当に正しい知識をきちんと医療関係者が言っているかというと、疑わしいと思います。これには、私は本当にビックリしております。
私が本当に感染症のことを学んだのは、先ほどお話ししたタイの学校でです。そこで、私は一度愕然としたことがあります。タイのマヒドン大学での感染症の講義で、先生が「B型肝炎もC型肝炎も、これは性病である」と、はっきりそういうふうにおっしゃるんですね。でも、私は日本の大学でそういうふうには教わっていません。ですから、やはりそういうことは医療関係者がきちんと教えないと、それに対する対策は何にも打てません。私は、これがまだ今の日本の現状なのかなと思いながら、でも何とかしなければいけないと、小さな集まりでもいいから、感染症についての正しい知識をとにかくきちんと出そうというのが、私の強い思いでした。
人類と感染症との歴史
地球上に人類が生まれてから、ずっと感染症には悩まされているわけですけど、大昔の人の動きというのは、少なく狭いものでした。ところが、中世、近代と時代が進むにつれ、交通手段が変化し、船が大型化し、国境を越えて人が動くようになります。先ほど、感染症というのは人にくっついて動く、という話をしました。ですから、人が動けば感染症も動くわけです。人々の動きが大きくなり始めたのが14世紀です。ここから世界一周、新大陸の発見、そういうものにみんな繋がっていき、そして新大陸の発見と同時にアメリカに行った人々によって、実はアメリカのインディアンに梅毒を持って行ってしまったんですが、インディアンの多くがその梅毒に罹って亡くなった。そういう歴史がずっとあるんですね。そういう意味では、感染症というのは、時代が変われど全く一緒。それに対して、予防薬、あるいはワクチン、それを治療する薬、こういうものはできていきます。ですけど、感染症自体は何も変わっていない。人も変わっていない。そういう中で、私たちは、もうちょっと知恵を持って感染症に対応していかなければいけないんじゃないかな、と実は思っています。
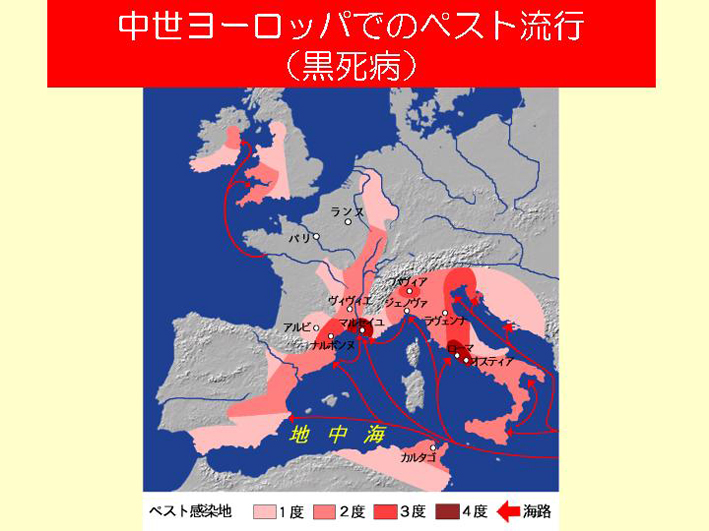
スライド16
14世紀にペストが大流行しました(スライド16)。ペストはクマネズミの病気です。ネズミが船に乗って流行地から入ってきて、そしてまたそこで菌をばら撒く。ヨーロッパでは、14世紀から18世紀までペストに悩まされるんですね。ペストによって無くなってしまった町などもいっぱいありますし、ペストで人々が苦労した形跡は、ヨーロッパ中、未だにあちこちにあります。

スライド17
スライド17は18世紀のイギリスの書物から撮った写真です。イギリスの船と、向こう側はカナダです。カナダもイギリスの植民地でしたから、イギリスからの食べ物や人、あるいは船に乗ってやってくるいろいろなもので、みんな生計を立てていたわけです。この頃、実はロンドンではコレラが大流行していました。どこからコレラが広がったのか、という調査をロンドンで行ったのが、公衆衛生のスノー先生(ジョン・スノー〈John Snow〉:1813~1858、イギリスの医師)という方です。この方が、実は汚染した水で広がったんだ、ということを解明しているんですね。それでもうカナダ側は、イギリスからの船に対して、水際で「来るな」と入国拒否をしました。こういう光景は、つい最近もどこかで見ましたよね、成田空港の辺りでね。現代の日本人も同じことをやっているわけです。

スライド18
スライド18はペスト制圧記念像です。
検疫所の始まり
4世紀もの間、ペストで人間はものすごく悩みました。みんないろいろな苦労をして、その結果できたのが検疫所です。検疫という制度ができたのも、実はその時代の名残りなんですね。私たちの国は、昔は鎖国をしていましたから、外国から人が来ない。だから、当然病気も入ってきませんでしたから、検疫所は必要ありませんでした。それが、明治になって鎖国が解けて、初めていろんな病気が入ってくるようになりました。それで、日本にも検疫所が作られることになりました。だから、人の動きということが、すごく感染症には関係してきます。実際に、今はもうこれだけいろんな人が出入りしていますが、今ほど人の出入りが激しくなかった時代は、例えばインフルエンザは、いつも関釜フェリーで釜山から九州にやってきて、そこから日本全国に広がっていました。しかし、今はもう至る所に国際空港がありますから、そういうところから患者が入ってくることはいくらでもあります。ですから、どこから入ってきたとか、誰が持ってきたとか、もうそういうことは抜いて考えていかなければいけない時代になっているわけです。

スライド19
明治に入って鎖国が解けると、さっそく隣の中国からコレラが入ってきて、日本でもコレラが大流行いたしました。それで、明治12年に、日本でも初めての検疫所が横浜に作られました(スライド19)。明治23年頃でしょうか、野口英世先生も実はここで働いておりました。私も検疫所にいましたので、野口先生は大先輩にあたるわけですけれども、野口先生は検疫所時代にも立派な仕事をいっぱい残しておられます。この横浜の検疫所は、今は資料館として保存されております。

スライド20
スライド20は、その頃に使っていたベッド、そして蚊帳。こういう蚊帳は、南米やアフリカでは今でも使っています。くるくると丸めて天井にぶら下げておいて、夜寝る時にこれを下げる。この写真では、裾は垂らしていますけども、これでは蚊帳にはなりません。この裾を全部ベッドのマットレスの下に折り込んで、そしてその中で寝ます。そうやって蚊に刺されて罹る病気、マラリアなどからみんなを守っていた時代もあるわけですね。
感染症の運び屋:蚊・原虫
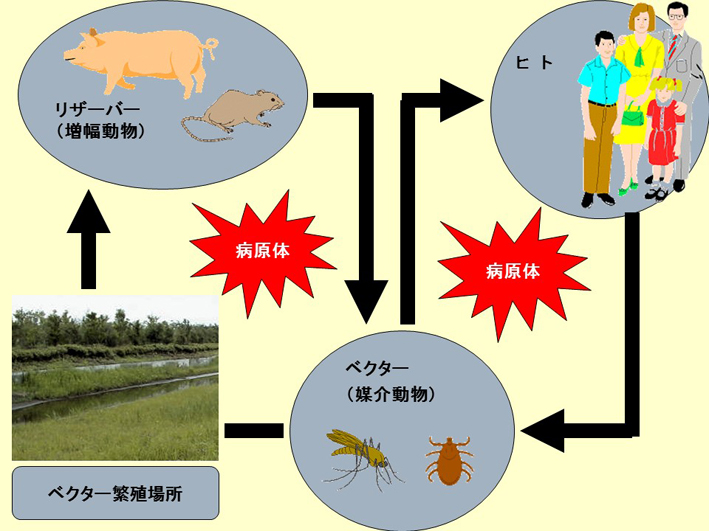
スライド21
蚊によって媒介される病気はいっぱいあります。そして、蚊のようなウィルスなどの病原体を媒介する生き物のことを媒介動物、ベクターと呼びます。それから、その動物の中でウィルスや原虫を増やすものをリザーバーといいます。人間がリザーバーの役目を果たしていることもあります(スライド21)。

スライド22
スライド22はナイル川の写真です。私が行ったウガンダは、ナイル川流域にある国です。川の周りは全部ジャングルです。この中には、まだまだ私たちと接したことのないような病原体を持っている動物がいっぱいいます。だから、またいつ新しい病気が出てきたとしてもおかしくない、というのが現実です。
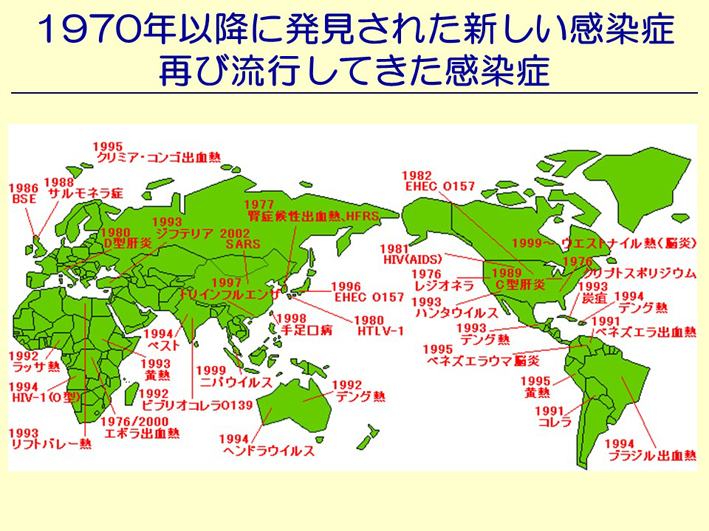
スライド23
そういうことに私たちが気づき始めたのは、1970年代なんですね(スライド23)。どうも今までのコレラだとか赤痢だとか、そんなものとは違う感染症が出てきた。その中には、エイズやインフルエンザも入っています。エボラ出血熱、ラッサ熱、これらは全て、元はというと動物の感染症なんです。そういう病原体を持った動物と、人との接点が多くなった。それは、人間がどんどん開発をして、そういった動物の生息地に入っていったおかげで、そういう感染症を私たちは身近に引き受けてしまうようになってしまいました。O157なんかも、牛の腸の中にはごく普通にいます。それを家畜として飼って、身近に、自分の家のすぐ近くに置く。糞や尿、そういった中にO157などの病原性大腸菌が出てきます。それが全部土の中に吸収されて、地下水にまぎれて人間のところにやってきます。
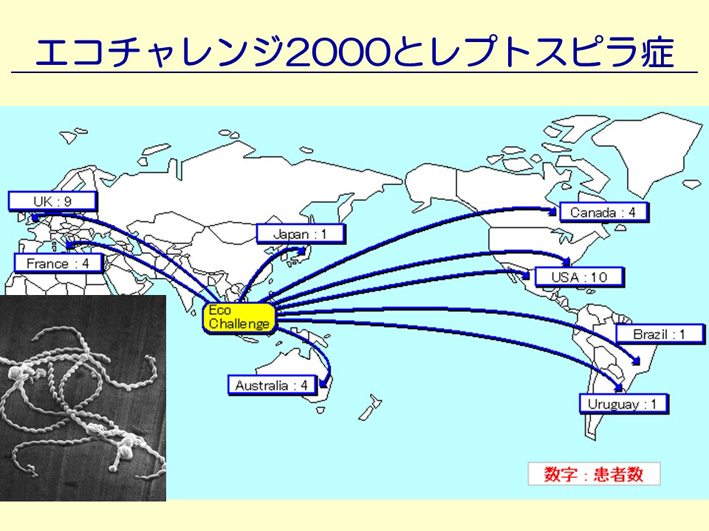
スライド24
2000年に、マレーシアのサラワクというところで、「エコチャレンジ2000」というトライアスロンのような競技会が開かれました。その時に、サラワクの川をラフティングした人たちが全員、レプトスピラという細菌に感染しました(スライド24)。ほんの一日のイベントでも、これだけの患者が出てしまう。そういう時代であるということを、私たちはきちんと認識しなければいけないなということを、ようやく自覚し始めた、というのが現実です。
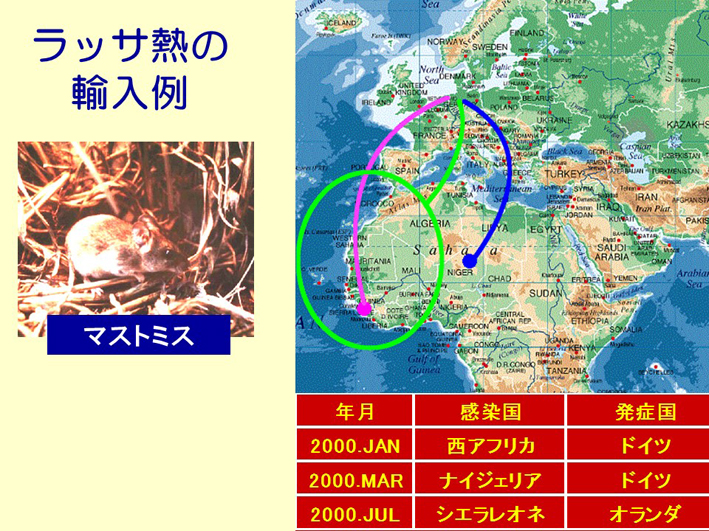
スライド25
スライド25は、西アフリカに旅行したヨーロッパ人が、現地でラッサ熱に罹ってしまった時のデータです。この時もバタバタと4人ぐらい罹り、亡くなった人もいました。こういうふうに、私たちは一歩外に出たら、まだまだたくさんのいろんな感染症の脅威にさらされています。
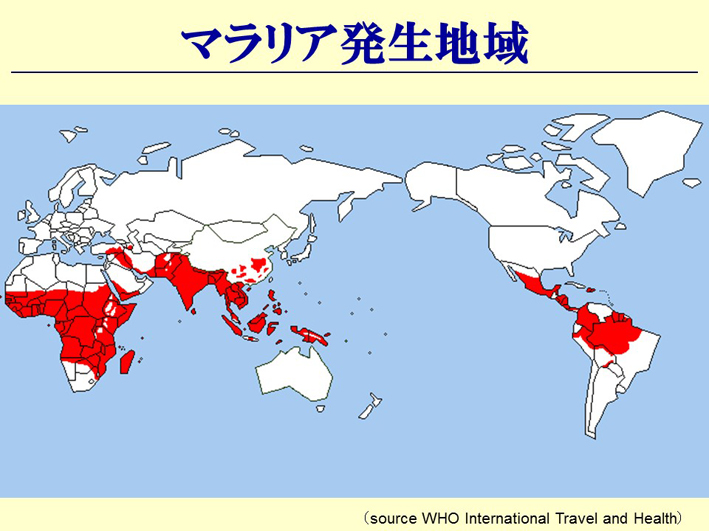
スライド26
スライド26の赤いところは、今もまだマラリアが流行しているところです。

スライド27
スライド27はタイで撮ったものですけども、こういった綺麗な川で蚊が卵を産みます。

スライド28
この川岸の水溜りの水をすくってみると、これだけボウフラがいるわけです(スライド28)。このボウフラが、もしマラリア原虫を持っていたら、刺された人はみんなマラリアに罹ります。
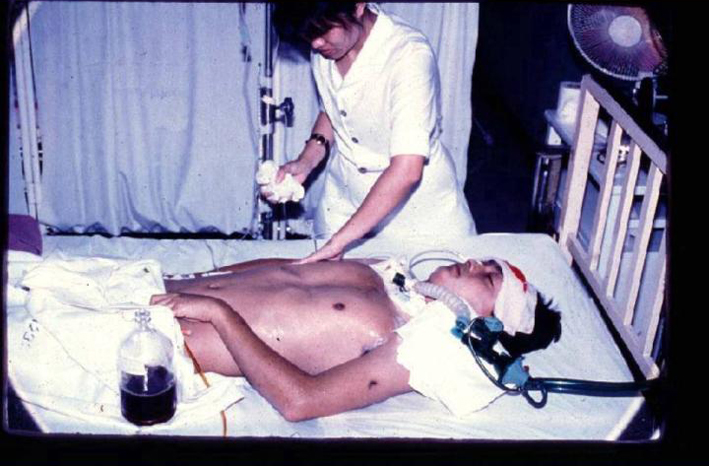
スライド29
私はタイのマヒドン大学の熱帯学で勉強しましたが、タイにはスライド29のような患者さんがいっぱいいます。熱帯熱マラリアに罹って、意識がなくなって、横の瓶に入った黒っぽいものは、おしっこです。マラリア原虫は肝臓で増えます。そのため、肝臓で赤血球が溶血し、そして黒いおしっこが出る。だから、別名「黒水症」とも言われます。こうやって肝臓に原虫が付きますから、黄疸も出ます。肝機能も悪くなります。
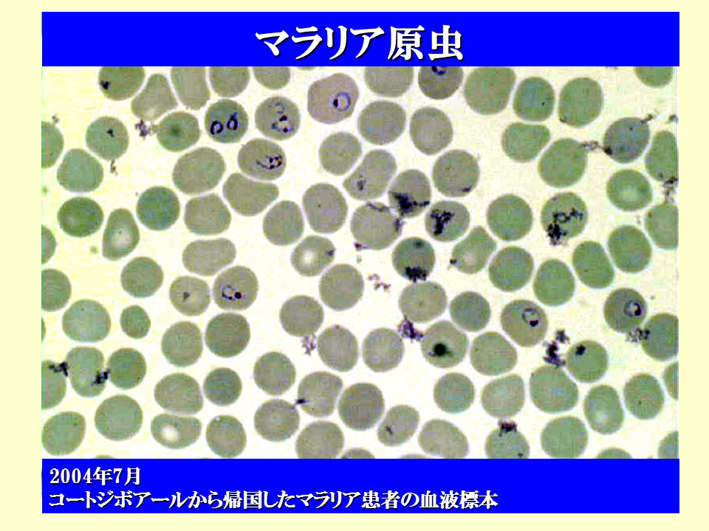
スライド30
この面白い、指輪のような形をしたもの、これがマラリア原虫です(スライド30)。これは、コートジボワールから帰ってきたマラリア患者さんの血液標本です。あちこちのお医者さんに行ったものの、マラリアという診断を全然付けてもらえなくて、私のところに保健所から相談が来たのは、確か3軒回ってからだと思います。すぐに治療を始めて、この方はもちろん助かりました。
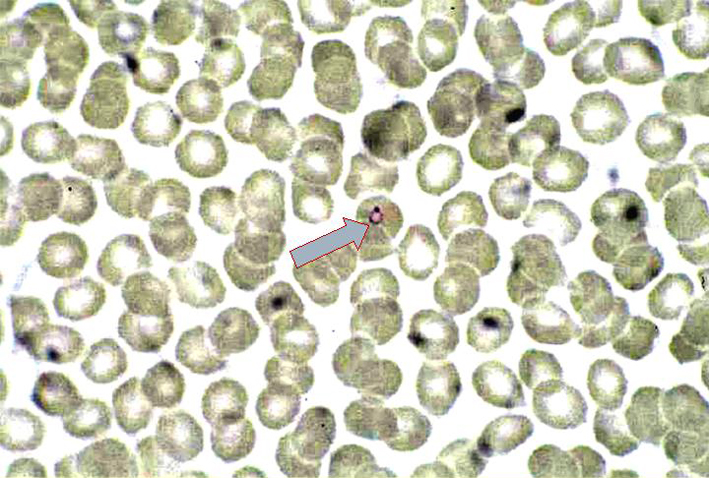
スライド31
スライド31には1個だけ指輪がありますよね。これは私のマラリアちゃん。実は、私はウガンダに行った時に、エボラ出血熱には罹らなかったけど、マラリアには罹ってしまって、日本に帰ってきてから発症してしまいました。非常に辛い思いをしました。マラリアといえども結構大変な病気だなと、その時に思いました。
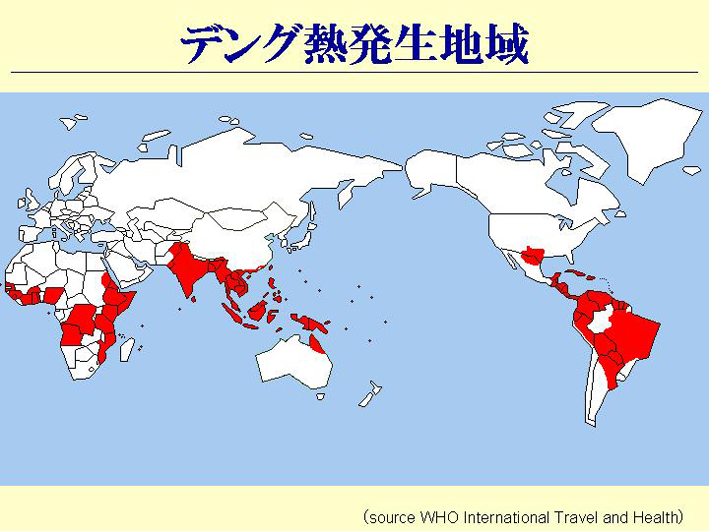
スライド32
実際に、今日本で流行する可能性のある、沖縄なんかは入ってしまう可能性のある感染症として、デング熱という病気があります(スライド32)。
スライド33
これも蚊によって媒介される病気です。肝機能がとても悪くなったりしますが、多くの人は自然に治ります。しかし、たまに出血熱になってしまうことがあります。子どもですと、出血熱になると死んでしまう可能性もあります(スライド33)。

スライド34
始末が悪いのは、先ほどのマラリアの蚊は、奥地に行かないとお目にかかれないんですけども、デング熱の蚊というのは、部屋の中に卵を産みます。熱帯ですから暑いですよね。花瓶の中に蚊が卵を産んで、そこで繁殖し、その部屋の中の人を刺したりします(スライド34)。実は台湾なんかでも、毎年夏場になると大流行します。ハワイでも一時流行したことがありました。
スライド35
これまで、こういう病気は「海外に行った時に罹る可能性があるよ」と言われてきました(スライド35)。ところが、今は海外に行って、麻疹に罹って帰って、それを日本の中で広げてしまう、ということもあります。ですから、最近は麻疹の方を診ると、日本で流行していないようなウィルス型が見つかります。それから、中国にはいっぱい日本は工場を進出していますよね。かつて日本は、妊婦が罹ると子どもに後遺症が残る風疹では、女性だけに予防接種をした時期がありました。男性はやっていない。そんな予防接種を受けていない男性が海外へ行って、風疹に罹ってしまい、そして日本に帰ってきて、風疹の予防接種を受けていなかった奥さんに風疹をうつしてしまうことがあります。その状態で妊娠してしまうと、胎児にいろいろ問題が起きてしまいます。このような問題も、今は普通に起きる時代です。だから、もうどんな病気がこの日本の中で発生してもおかしくありません。これだけ人が行ったり来たりしていれば、もう感染症はどうにもならない。それだけは、しっかり私たちは頭に入れておかなければいけません。だから、ワクチンで予防ができるものは、できるだけきちんと小さい時からワクチンをしましょう。日本ぐらいワクチンに対して徹底していない国はない、というのが現実です。
スライド36
スライド37
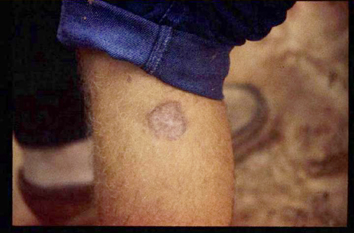
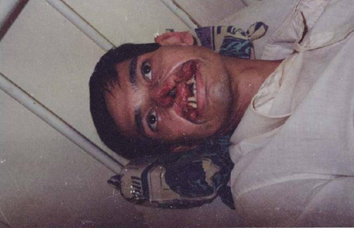
これは、私がパラグアイにいた時の写真です。スライド36に小さな傷の跡のケロイドがありますよね。これは、リーシュマニアという原虫に感染することによって起こったものです。サシチョウバエという、羽虫みたいなものに刺され、その跡が1ヶ月ぐらいジクジクして、その後はこういうケロイドになります。鼻、口唇などが全部無くなっている(スライド37)。刺されたところから原虫が体の中に入って、何年かかけて、鼻、粘膜、それから軟骨を壊死させてしまいます。こういう病気も、実はまだこの世の中にはあります。これは、私がパラグアイで診た一番重症な人だと思っていますけど、ブラジルなんかでは、まだまだこういう病気があります。
手から手へ

スライド38
身近な動物の持つウィルス媒介して起こる病気。実際、私たちにはそういうことを体験する機会はいっぱいあります。インフルエンザもそうですけれども、SARSも典型です。皆さんも覚えてらっしゃると思いますが、2003年にSARSが世界で流行して、日本でも大騒ぎをしました。実はハクビシンが悪者だと言われていますけども、おそらくハクビシンではありません。ハクビシンも犠牲者です。おそらくコウモリの類がそのウィルスを持っていて、中国の動物市場で一緒に売られて、たまたまSARSウィルスに対する感受性の高いハクビシンが罹ってしまったというだけです(スライド38)。今は、中国の動物市場にはハクビシンは一切置いてありません。中国のメンツにかけて、SARSの流行は出さないように、こういう市場からは消し去りました。ただ、実際には中国人は今もハクビシンを食べています。
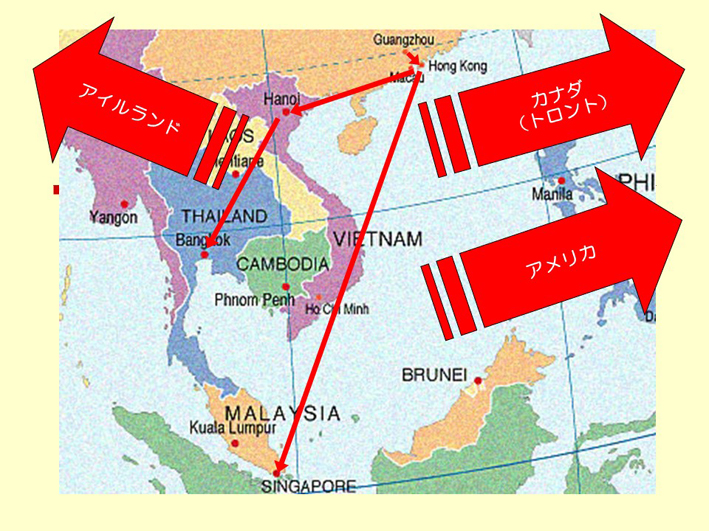
スライド39
こういう病気の流行があると、私たちはいろいろ学ぶ機会があるわけですが、経験しながら学びきれないのが日本人だと私は思っています。SARSの時にも、広東省では、流行の始まる4ヶ月ぐらい前から「変な肺炎が流行している」という噂はずっと流れていました。ところが、中国はWHOの介入も一切断りました。そんな中、たまたま広東省でその患者さんを治療していたお医者さんが自分も罹ってしまって、その人が香港に出てきました。そして、香港でいろんな人にうつして、結果的に世界中に広がりました(スライド39)。日本からも、実際に国立国際医療センター(現・国立研究開発法人国立国際医療研究センター)の先生が行かれています。ですけど、私たちは、SARSがどうやってうつったのか、どうやって広がったのか、ということははっきり聞いていません。実は、これは便、うんちの中にウィルスが出てきていたのです。しかし、きちんと手を洗わない。中国がどういうふうにしているのかは分からないのですが、香港の友人が「ウィルスが手に付いたまま、その手で麻雀をやるからだ、中国人は」と、私に教えてくれました。やはり、どこに病原体が出てくるのかということをきちんと知ることが大事です。それによって、どういう形でうつっていくのか、ということが分かるわけですよね。やっぱり大きな病院で医療をされている先生には、そういう人の動きだとか、生活習慣だとか、そういうところまでご存じないから推測できないのかなと、私は思っておりました。
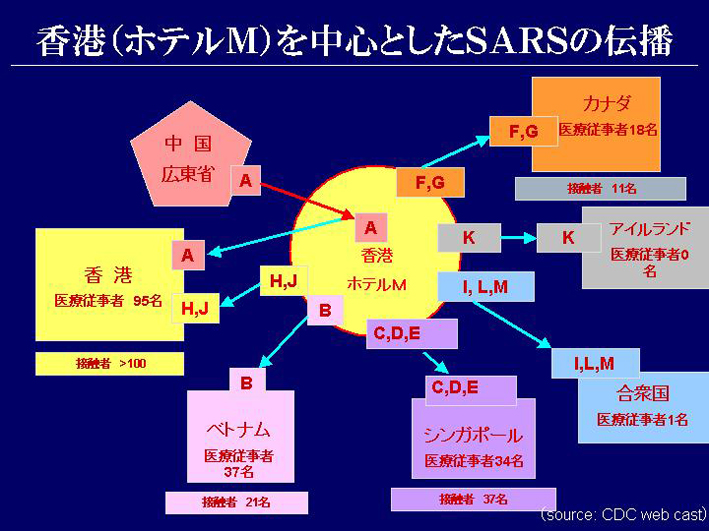
スライド40
スライド40のAさんというのが、例のお医者さんです。この方から、ホテルの同じフロアの人、14人に感染し拡大、そこから世界に広がりました。

スライド41
感染源はおそらくエレベーターボタンだろう、と言われています。それに汚い手で触ったんだろう、ということに結論はなったわけです。こういう日常的に手で触れるところに、病原体は付いています(スライド41)。

スライド42
だから、いちばん悪いのは手。インフルエンザも手。この手というのは非常にリスクが高く、拾ってくるのも、うつすのも手です。感染症の多くはそうだと私は思います。そこから「とりあえず人の手の触れるところはちょっとでも清潔にしよう」ということが始まりました(スライド42)。

スライド43
そして、まずは「手洗いをきちんとしましょう」ということが言われるようになりました(スライド43)。でも、このSARSの時には、たぶん私たちはこのような感染拡大の事情をきちんと聞いた覚えはありません。

スライド44
スライド44は香港の、私が泊まった安ホテルです。14人に感染させた、例のホテルのような立派なホテルではありません。それでも、エレベーターボタンの横にこんな機械が置いてありました。これは手の消毒の機械です。大阪のサラヤさんが作っている機械ですよね。私が愕然としたのは、やっぱり香港の方はSARSからきちんと学んでいて、「ウィルスがどこから出てきて、どういうふうになって広がっていくのか」という知識がきちんとある、ということでした。日本の先生方は、「重症になって、こういう肺炎になって」と、そういう方にだけやっぱり目が行ってしまって、「普通の人たちの生活の中で、ウィルスがどうやって広がっていったのか」というところまで関心が動かなかった。「市中でどういう病気が流行していて、それがどうやって広がっているのか」という興味が、そもそも先生方にはあまりないんじゃないのかな、という感じがします。これは衝撃的で、しかも、その消毒の機械が日本製だったというのには、もっと衝撃を受けました。
軽く罹る意味

スライド45
そもそも感染症というのは、病原体が体の中に入って、そして起こる病気です。昔は伝染病といいました。病原体としては、細菌、ウィルス、あるいはリケッチアとか原虫とか寄生虫とかいろいろあります。その中でも、今はウィルスが圧倒的に多くなっています。もちろん細菌性のものもあります。子どもたちの中では溶連菌感染症(注1)が時々流行したりしています。そういう意味では、ウィルスや細菌が体の中に入って起こってくるのが感染症です(スライド45)。

スライド46

スライド47
感染症というのは、うつる病気です。だから流行します。それに対するためには正しい知識が必要だと、もうしつこく言っていますけれども、やっぱり「怖い怖い」じゃなくて、きちんとした知識がないと、それに対応することはできません(スライド46)。飛沫感染、接触感染、空気感染、いろいろあると言われています。でも、感染症のほとんどは、飛沫、接触で感染します。空気感染するような感染症は、ほとんどありません。飛沫感染も接触感染も、みんな人間が撒いたものを人間が拾っている。つまり、全て人間がやっていることです(スライド47)。

スライド48
感染症には罹った方が良いと思われますか。難しい質問かもしれません。実は、普通の感染症に軽く、ちょっとずつ罹ると、免疫ができる、という利点があります。ワクチンよりも罹った方が、免疫はものすごく高くつきます。そういう意味では、罹った方が良い。しかし、あくまでも「軽く罹る」ということが大事です。そういう「軽く罹る」、すなわち「軽く罹ったような状態」にするためにあるのが、予防接種です(スライド48)。

スライド49
感染症を防ぐことは可能でしょうか。感染症というのは、人から人へうつっていく病気です。ですので、人の動きを止めない限り防げません。でも、被害を小さくすることはできますよね。軽く罹る、あるいは予防の薬があったり、あるいは治療の薬があったり、そういうことで被害を小さくすることはできます。しかし、感染症を完全に防ぐことはできません(スライド49)。
(注1)A群β溶血性連鎖状球菌がのどに感染して、のどの痛みや発熱を起こす。代表的な症状としては、咽頭炎や扁桃腺炎がある。
渡り鳥が運ぶ
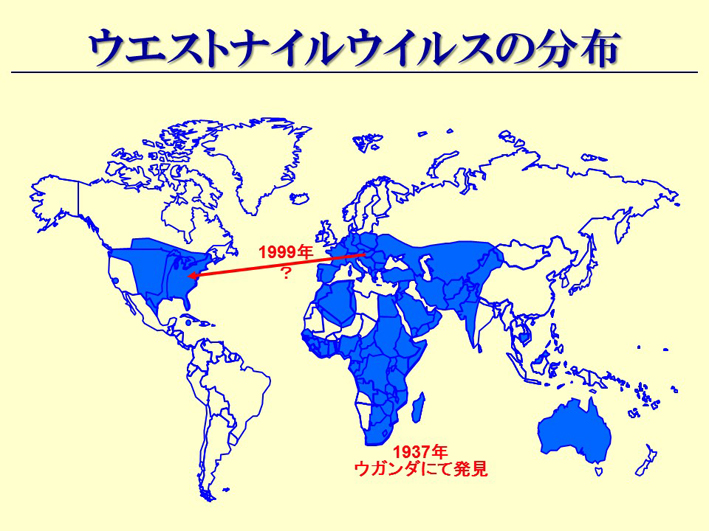
スライド50
他にも、まだまだいろんな感染症があります。ウエストナイル熱なんていうものも、皆さん聞いたことがあると思います。アメリカで一時流行しました。元々はイスラエルのウィルス株だったウエストナイル熱が、アメリカで突然流行しました。なぜイスラエルのウィルス株がアメリカで流行したかというと、アメリカにはユダヤ人がいっぱいいます。アメリカのニューヨークにあるジョン・F・ケネディ国際空港というのは、湿原にある葦だとか、草木がいっぱい生えているところなんですね。そして、そこには野鳥の宝庫というぐらい鳥が生息しています。そこにイスラエルからジェット機が飛んでくるわけです。まず、人は普通に降りてきますよね。次に、トランクや荷物の入れている貨物庫を開けます。そうすると、何がいちばん最初に出てくるか分かりますか。蚊です。イスラエルで積み込んだ蚊が、ジョン・F・ケネディ国際空港のその水辺のところに降りて、そしてそこに生息し、その辺りにいる野鳥の血を吸い、その野鳥の中にウィルスが入り、ウィルスが増えたのです。それがアメリカでの流行につながっていった、と言われています(スライド50)。
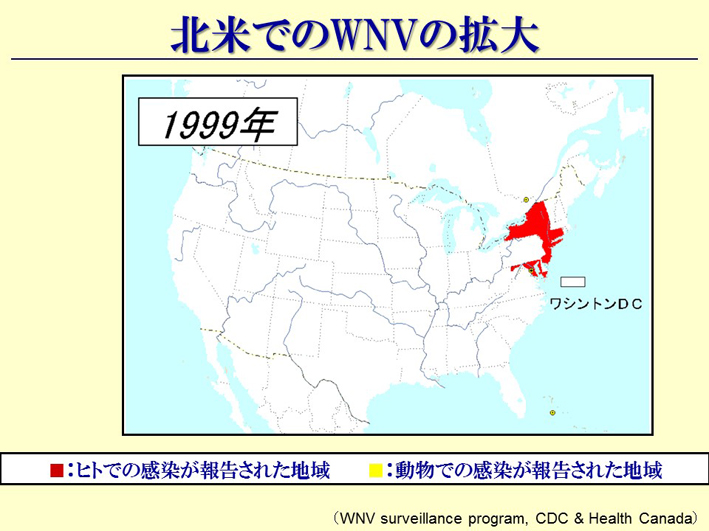
スライド51
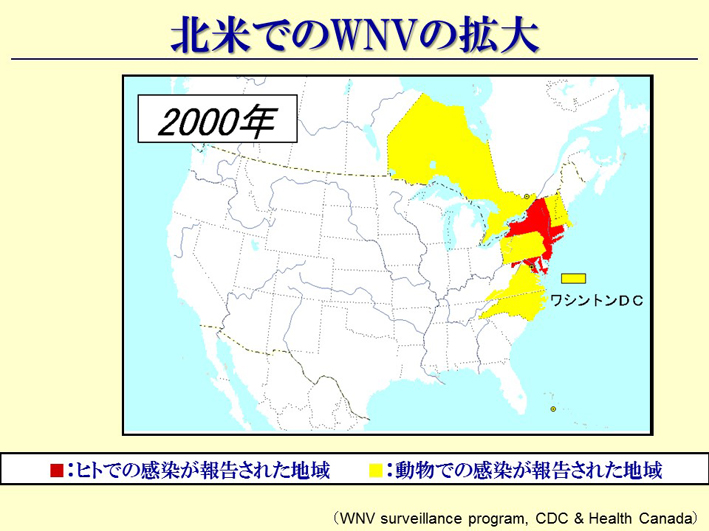
スライド52
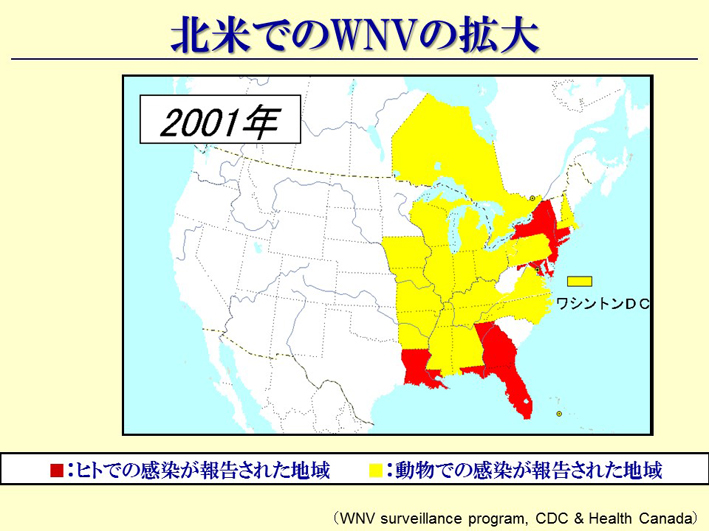
スライド53
最初はジョン・F・ケネディ国際空港の近くの地域だけだったんですが(スライド51)、徐々に五大湖周辺へと流行が広がっていきます(スライド52、53)。五大湖周辺へ拡大ということは、水鳥、要するに渡り鳥が関係していることを示します。
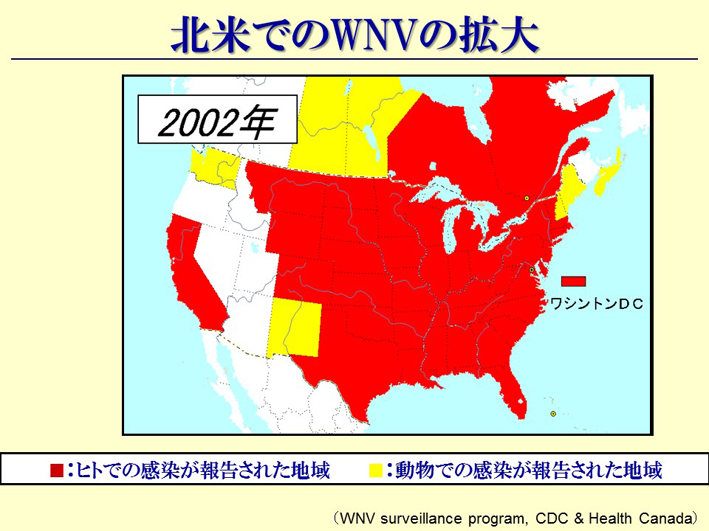
スライド54
スライド54の白い部分は抜けていますよね。ここはロッキー山脈です。鳥というのは山を越えない。南北に飛ぶけれども、山を越えない。
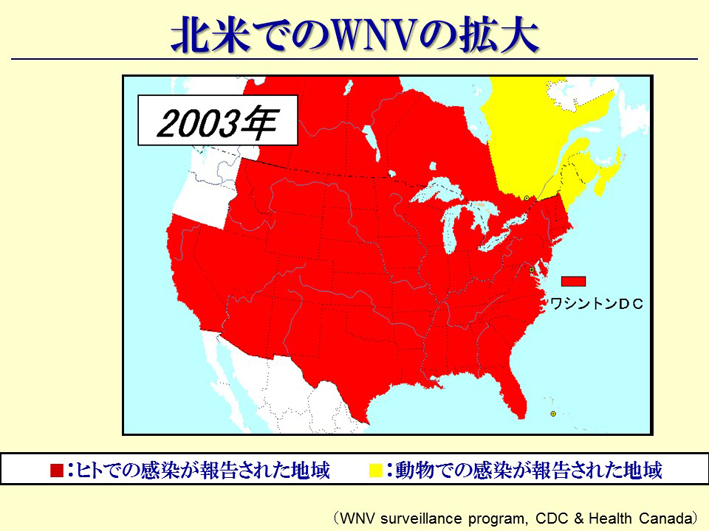
スライド55

スライド56
結果的には全域に拡がってしまいますけれども(スライド55)、鳥は北に行き、春にはアラスカからアメリカに来る。その鳥がウエストナイルウィルスを持っているわけです。中にはアラスカを越えて、シベリアにまで行っているとも言われています。だから、今はシベリアの鳥もウエストナイルウィルスを持っているんです。こういうふうに、人も悪いことをするけど、鳥だっていろんなものを運ぶんですね。渡り鳥というのも、実は私たちにとっては非常に面倒なものなのです(スライド56)。その他、いろんな動物が感染症を持ってきます(スライド57)。

スライド57
先進国と途上国では対策が違う

スライド58

スライド59

スライド60
一時話題になりました、エボラ出血熱の話を少し皆さんにしたいと思います(スライド58)。ウガンダのグルという町で、2000年にエボラ出血熱の大流行がありました。スライド59は、当時の流行地を上から見たところですね。小さな一軒一軒の家が集まって、集落を作っています。こういう感染力の強い、非常に重篤な病気の時には、早期発見し、隔離をして、そして院内感染対策をちゃんとやって、あとは接触者の追跡調査をする。これがルールです(スライド60)。今、インフルエンザでもこれをやっています。でも、インフルエンザとエボラ出血熱は全然違いますよね。インフルエンザに対しても「早期発見して、隔離して」とやっていますが、インフルエンザは、毎年流行するものであろうが新型であろうが、インフルエンザなんですよ。全然違う病気ではないんです。日本人はどんどんどんどん混乱していくな、という感じが私はしています。
今、新型インフルエンザの時に「こういうふうにしよう」というのも、実はこのエボラ出血熱の時の対策をそのままやっています。それは、WHOがそうやって勧告を出しているからです。でも、WHOは、実は途上国に向けて「こうしなさい」と言っているだけで、先進国にも同じことを言っているわけではありません。途上国でいろんな感染症が流行し、それが世界に広がってしまうのを防ぐために、途上国をきちんとコントロールするために「やってください」と言っているわけです。途上国に対して、「あなたの国は汚いから、これをやりなさい」ということは、国際間では絶対に言ってはいけないことなので、WHOは一応世界に向けて勧告を出しているだけであって、先進国にも「同じことをしなさい」と言っているわけではないのです。だから、WHOが発したいろんな情報、指示に関しては、そこから引き算することが必要なのに、どうも日本の専門家というのは、それができない。だから、もうとんでもない隔離をしたり、いろんなことが実際に起こってくるわけですね。だから、もう少しそこから引き算をする知恵も、私たちには必要なのではないかな、と思っています。
途上国の実態
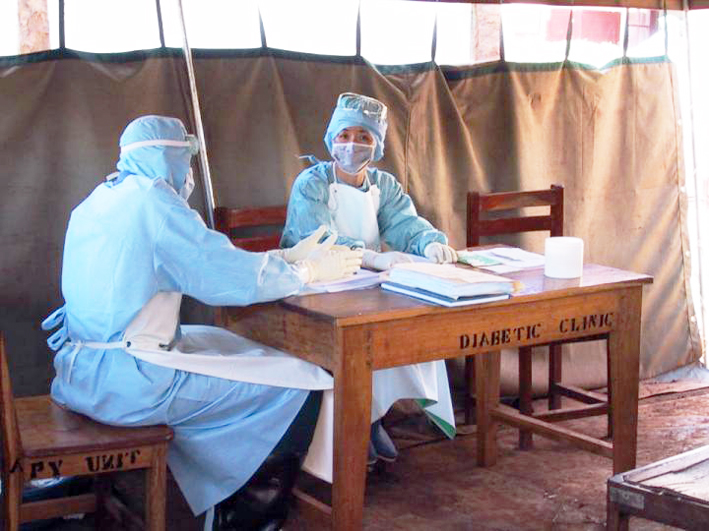
スライド61
スライド61は、私がトリアージをやっている時の写真です。
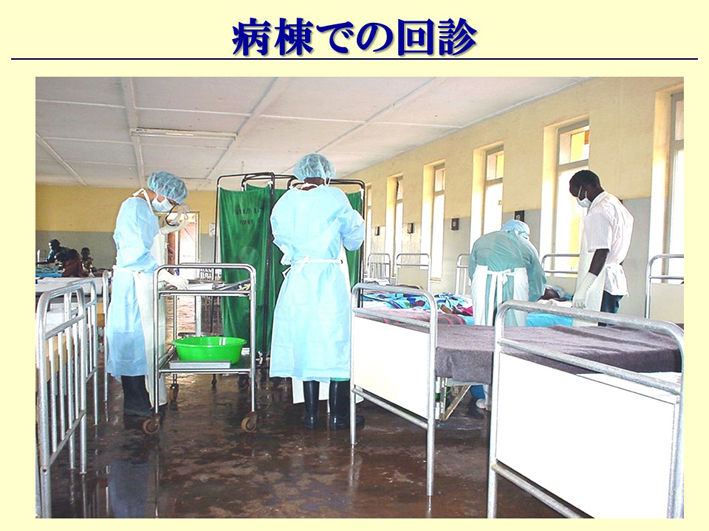
スライド62
スライド62は回診風景です。
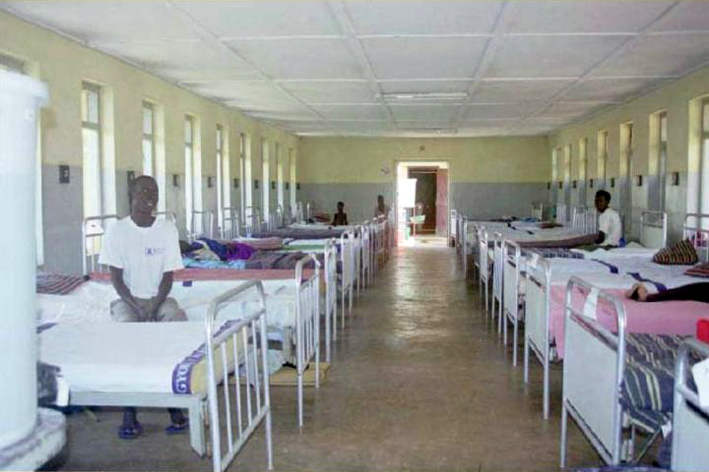
スライド63
スライド63も病棟です。
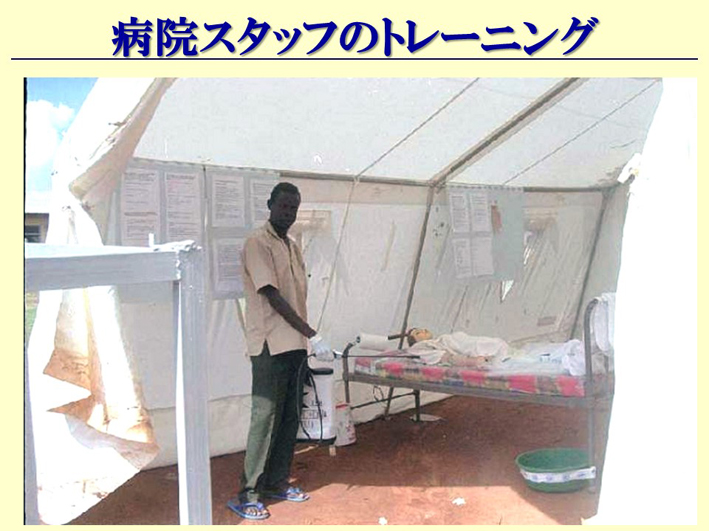
スライド64
病院の関係者は、やっぱり最初は、みんな「エボラ出血熱は血液で感染する」と思っていました。それで、きちんとしたことを病院の関係者にトレーニングをさせよう、針だとかメスだとか、そういうものもちゃんと管理させようということで、そういうことも、私たちが行って、実際にやりました。スライド64は、その当時の光景です。
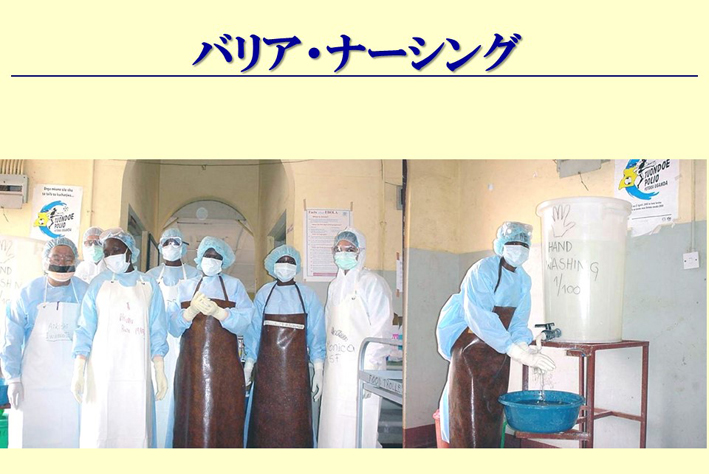
スライド65
例の新型インフルエンザ騒動の時には、検疫の人が宇宙服みたいなものを着ていましたが、エボラ出血熱の治療に宇宙服は必要ありません(スライド65)。うつって亡くなったお医者さんも2人ぐらいおられましたけれども、何でうつったかというのは、分かっていての話です。
スライド66
スライド67
スライド66は先ほどお話しした患者さんですが、横のしみは便です。この便を、毎日ルームクリーナーの人が掃除してくれます。ただ、その便にはウィルスがいっぱい出ています。それが掃除するルームクリーナーに跳ね飛んだりして、そこからみんな罹っていった、というのが現実でした。私は、実はいちばん患者さんの多い時にウガンダに行きました。毎日毎日3、4人ぐらいずつ亡くなっていました。とにかく、出血しているかどうかを毎朝見て歩くのが私の仕事だったんですが、誰も出血なんかしていない。それで「おかしいな」ということを考え始めて、そして「どうも便らしい」ということが、この時に推測できたわけです。マールブルグ熱も、エボラ出血熱と同じで、みんな下痢をします。便の中、吐物の中というのは、やっぱりいろんな病原体が一緒に出てきます。そういう意味ではリスクが高く、そういうものを処分しなければいけない時には、非常に気をつける必要がある、ということです。ノロウィルスだって、そうですよね。吐物や便の中にウィルスは出てくる。全く一緒です。エボラ出血熱では、ほとんどの人が下痢をしていました。出血は、ほんのちょっと(スライド67)。亡くなった方に関しては、みんな土葬をしていました(スライド68)。

スライド68
何故こんな所に?

スライド69
実は日本にも、日本紅斑熱というリケッチアの病気があります。普通は南方でしかみられなかったこの病気が、仙台で見つかったんですね(スライド69)。
これには、ダニが関係しています。なぜ仙台に紅斑熱のリケッチアを持ったダニがいたのか、というと、このダニは、どうも鳥が運んできたらしい、ということが分かりました。仙台の川へは、北の国から鳥が飛んできます。そして、その川岸でダニを落としていく。その川岸の草原の中には、野ネズミがいっぱいいますよね。そういうものが、そのダニを拾い、たまたま草原に入ってきた人、あるいは犬にくっついて刺します。

スライド70

スライド71
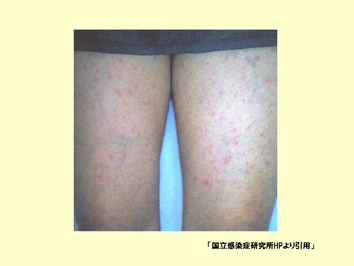
スライド72
スライド70、71が日本紅斑熱を媒介するダニです。刺された場合、時にはスライド72のような紅斑が出ます。

スライド73

スライド74
この川岸の調査をしました(スライド73、74)。すると、やはりいっぱいダニがいました(スライド75)。

スライド75
そして、このリケッチアはどこから来たリケッチアなのか、ということを見てみましたら、シベリアから来た、ということが分かりました。南方であるような紅斑熱とはリケッチアが違う。つまり、シベリア、ロシアの辺りで流行する紅斑熱が仙台まで来ている、ということが分かったわけです。
そういう意味では、私たちの周りには、いっぱい感染症の源はあるわけです。
植え付けられたイメージ
新型インフルエンザがいつか出て、そしてパンデミックになる、ということは、ずっと前から言われていました。H5N1、いわゆる鳥インフルエンザが鳥に感染すると、鳥はみんな死んでしまいますよね。だから、もしH5N1が人の中で流行したら、鳥がなったように、人もあのようにバタバタみんな死ぬんじゃないか、という思いをみんなが抱いてしまった。そもそもいちばん問題だったのは、NHKであったドラマ仕立てのテレビ放送で、新型インフルエンザでみんなバタバタ死んでいくような映像が流されました。その映像が、私たちの頭の中にしっかりと植えつけられてしまい、「新型インフルエンザ=死」という絵ができてしまったことです。でも、新型インフルエンザだって、インフルエンザなんですよ。特殊な病気じゃないんです。インフルエンザなんです。毎年インフルエンザで亡くなる人はいますが、別な症状は出しません。そういうことを、もう一回みんなでちょっと考え直さないといけないんじゃないかな、という思いが私にはありました。

スライド76
スライド76のようなシーンもありましたね。流行地から来た人たちを機内に止め、中に入っていった検疫の人たちは、みんなすごい格好をしている。でも、お客さんは丸腰。こんな変な話はないですよね。これがもしよその国だったら、人権問題ですよ。日本は不思議に、これは何も訴えられませんでした。また、大阪のあの高校の方たちなんて「よく黙ってああいうことをやらせたな」と、私なんかは思います。私が検疫所にもしいたならば、これは絶対にさせませんでした。だって、「感染症を水際で食い止める」なんてできるわけがないんだから。感染症なんていうのは、人にくっついて入ってしまうものなので、患者を止めたところで、すでに感染していても、症状がないため通ってしまっている人もいるはずです。それよりも、早く見つけて、早く治療を始めればいいだけの話なんですよ。こういうことを、やっぱりもう一回考えなければいけないんじゃないかな、と私は思いました。
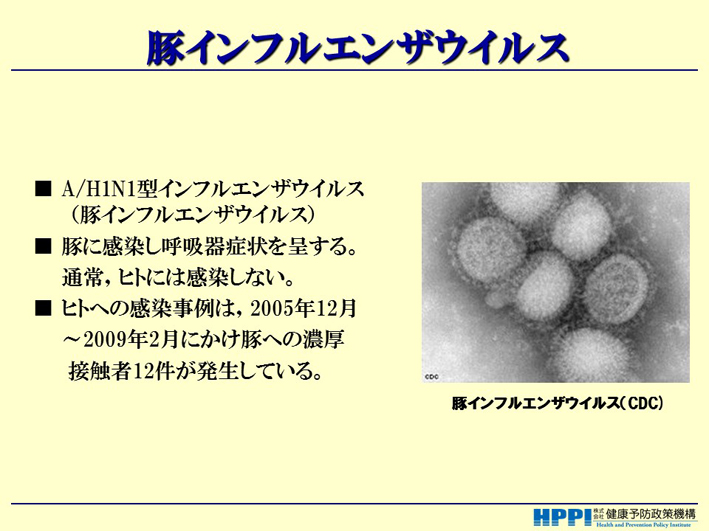
スライド77
今は、香港A型が流行っていますね。あれも、元々はカモからニワトリに来たインフルエンザです。ニワトリが罹ったものが、豚にうつり、そして人に来た。ソ連型にしろ何にしろ、みんな豚を介しているんです。だから、豚を介するということは、人が感染しやすいウィルス型になってしまう、ということです。さらに、実は人から豚へも感染します。そういうことも、実は分かっているんです。だから、豚の中のインフルエンザウィルスの抗体価を調べれば、流行はある程度は予測できるんですけど、その辺が「怖い怖い」、「H5N1は怖い怖い」、「鳥がバタバタ死ぬから、人もバタバタ死ぬだろう」と、それがもう巷に広がってしまったわけです(スライド77)。
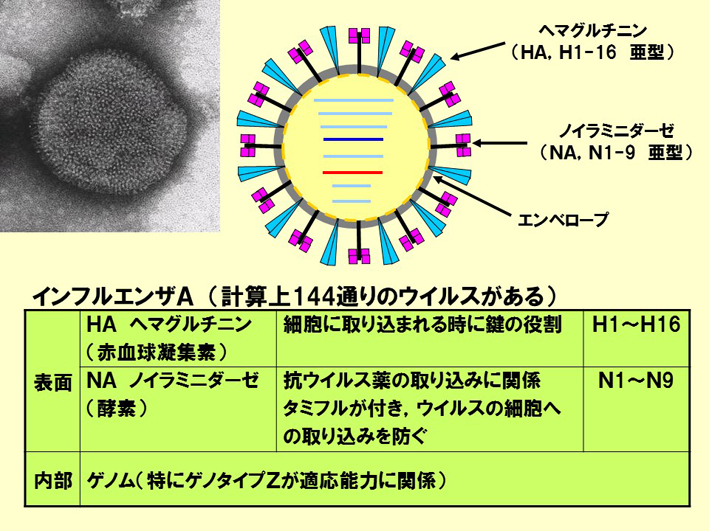
スライド78
スライド78はウィルスの模型ですね。細胞の周りに出ている蛋白構造が違うと、ウィルスの型が違います。それを受けた人間に、その蛋白構造の受け皿があれば、容易に罹ってしまうのです。

スライド79
スライド79のような写真が、インフルエンザの流行期には新聞なんかに出てきます。テレビでも必ず流れます。過去のスペイン風邪のパンデミックの時には多くの人が死んだので、もし日本で新型インフルエンザが流行してパンデミックになったら、きっとこれだけ死ぬだろう、ということを想定して大騒ぎをしました。でも、スペイン風邪が流行した時代と今は違います。当時、タミフルはなかった。それから、その他の支持療法、他のいろんな薬もなかったわけですね。治療のためのいろんな手立てもなかった。その時代と同じに考えるということ自体がとてもナンセンスだと、私なんかは思っておりました。
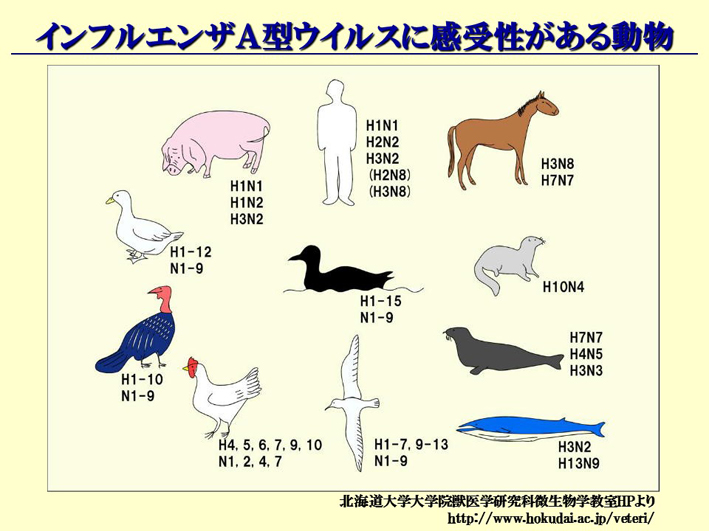
スライド80
全てのインフルエンザウィルス型を持っているのは、カモです。その中のいくつかは、人間もすでに受け皿を持っています。人間が持っているものは、豚も持っているんです。つまり、豚から人間に来た、ということです。必ず豚を介して、パンデミックは起こります(スライド80)。今回のメキシコの場合には、豚のインフルエンザに人が罹ってしまった、ということになります(スライド81)。
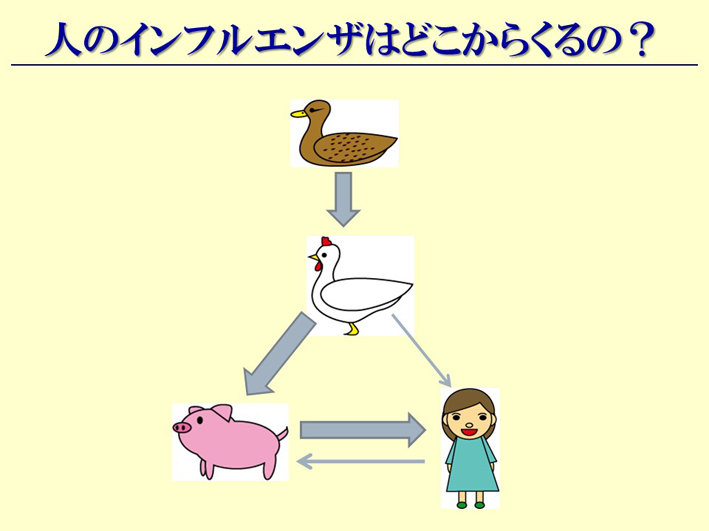
スライド81
耳鼻科医は知っている
私は耳鼻科医ですから、インフルエンザのウィルスがどこに出てくるのか、どこで増えるのか、ということをずっと見てきました。インフルエンザを診る医療機関といえば、やっぱり内科か小児科だと思います。でも、初期症状で鼻水が出たり、喉が痛かったりというと、耳鼻科に来る患者さんがいっぱいいるんですね。そういう患者さんの鼻や喉を見ると、鼻と喉の間の粘膜のところのリンパ組織が赤く腫れています。扁桃腺炎では、その症状はありません。でも、ウィルス性の感染症では、そこが腫れます。だから、「ここでウィルスが増えるんだな」ということは、耳鼻科医として知っていました。ということで、ウィルスがどこに出てくるかというと、実はくしゃみに出る、鼻水に出る。実際に、今の感染症対策やインフルエンザ対策をやる時に、きちんとそういう知識を専門家が出しているかというと、十分出しているとは思えません。耳鼻科医もきちんと言わない。なぜ言わないかというと、耳鼻科医には、「風邪は内科が診るもの」という不文律のようなものがあります。実は、なんとなく後ろめたい思いで、耳鼻科医は治療をしているわけです。だから、耳鼻科医は、みんな何も言わないけれども、実はその初期症状は耳鼻科医ならみんな知っていて、どこでウィルスが増えるのか、ということも知っています。咳でうつるというのは、かなり後になってからの話です。気道の下の方まで感染が進んでから、咳の中にウィルスは出てきます。ですから、実はいちばん最初は、鼻水の中にいっぱいウィルスが出る。くしゃみの中に出る。そういうことを、今日こちらにおいでの皆さんには、しっかりと頭に入れていただきたいと思います(スライド82)。

スライド82
「クシュン!」とくしゃみをしたら、鼻水が出ますよね。そして、当然ウィルスも一緒に出てきます。でも、人から出たウィルスは、ものの20~30分で消えます。死んでいきます。ところが、死なないうちに、そのウィルスに触れてしまった。そして、その手で自分の口を触ってしまった。これは、もうウィルスを拾うことになります。こういうふうにしてウィルスというのは循環しているんだ、ということを、医療関係者、専門家は、はっきりと教える義務がある、と私は思っています。
手洗いの驚くべき効果

スライド83

スライド84
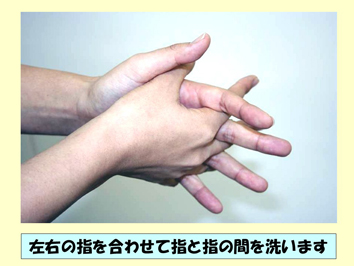 スライド85
スライド85

スライド86
予防において、いちばん大事なのは、やはり手洗いです。ウィルスを拾うのは、主に手です。ですから、なるべくウィルスを拾って、自分の中に入れないようにするために、「手は綺麗に洗いましょう」ということが大事なんですが、そういうことが言われ始めたのは、わりと最近です。それまでは「マスク、マスク」と言っていましたよね。手は綺麗に洗いましょう(スライド83~85)。今は、いろいろ消毒用のアルコールとかありますけど、やはり石鹸がいちばん良いです。アルコールでなくても十分効きます。石鹸で洗い流す。これがいちばんです(スライド86)。

スライド87
そして、最後にタオルで手を拭くわけですけれども(スライド87)、私たちだと、さしずめハンカチになりますかね。「ハンカチって、半分しか価値がないから『ハンカチ』っていうんだよ」とか言いますけど、ハンカチで手を拭いたら、みんな乾かないうちにポケットに入れますよね。それで、今度またすぐに口なんか拭いたら、結局自分で感染させているようなものです。だから、できれば私は使い捨てのペーパータオルを使うのが良いと思います。そして、使ったら、すぐに一人ひとりがきちんと捨てる。こういう習慣を、やっぱりきちんとつけていかないといけないと思います。感染症のリスクが非常に高いのは、やっぱり手です。感染症は、次から次へと、いろいろまた出てきますが、手を常に清潔にしていれば、そういう事態にも対応できる、ということに繋がっていくと思っています。ですから、きちんとペーパータオルを置いて、できれば使ったものはすぐに処分する、ということを徹底していただきたいです。それから鼻紙。皆さん、ティッシュペーパーで鼻をかみますよね。あのティッシュペーパーにも、いっぱいウィルスが付いています。人のかんだ鼻紙を捨ててあげる、なんていうことは、絶対しないでください。それも、ウィルスが手に付いてしまいます。
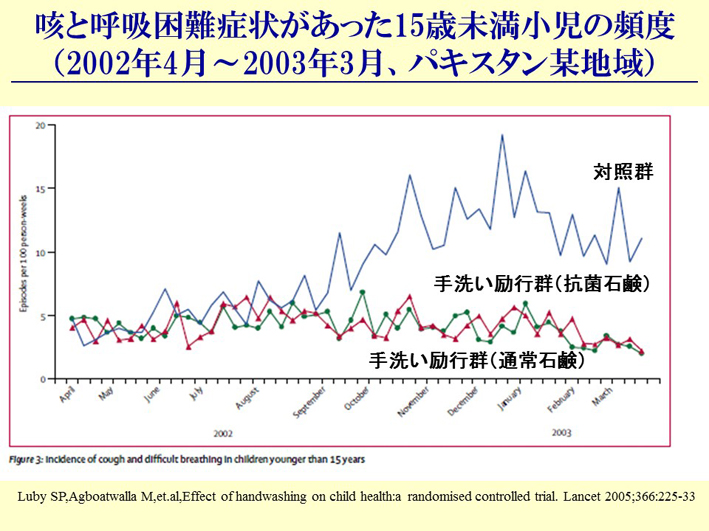
スライド88
スライド88は、パキスタンでイギリスのお医者さんがお調べになったデータです。途上国では、冬場になると、インフルエンザだけでなく、肺炎がすごく流行するんですね。その人たちに、手を洗わせてみました。緑と赤のグラフ、これは薬用石鹸と普通の石鹸で手を洗った人たち。青のグラフは、何もしない、そのままの人たちです。そうしたら、10月ぐらいから、何もしない側から患者が発生してきました。しかし、手を洗った方は、薬用石鹸でも普通の石鹸でも、患者が増えないわけです。いかに手洗いというのが感染症対策には効果的か、ということを、このデータは示しています。実は、これは2003年のランセット(注2)に出ているんですが、なかなかこういうデータは、日本の感染症対策の中では使われずにきています。
(注2)週刊で刊行される査読制の医学雑誌。世界で最もよく知られ、最も評価の高い世界五大医学雑誌の一つ。
感染拡大を防ぐために

スライド89

スライド90
どんな感染症でも、対策の基本があります。まず、いちばん最初に必要なのは、予防です。そして、感染症が発生してしまったら、それが拡大しないような策を講じる。そして、その次に、医療なんです(スライド89)。ところが、私たちの世界というのは、もう何でもすぐに医療にいってしまう。タミフルが効いただの、効かないだの、このワクチンが効いているとか、効いていないとか、そういうところにみんないってしまう。そうではなくて、予防をするにはどうしたらいいかというところ、そこをきっちりと押さえなければいけません(スライド90)。
それから、感染拡大を防ぐには、どうしたらいいか。実は、これは簡単なことなんです。インフルエンザがどこで流行するかというと、小学生の間で、要するに小学校で流行するんです。そこが、もとになるんです。小学生は、まだ体力が十分ありません。彼らの行動は、教室の中でワチャワチャやることです。もう鼻を垂らしていようが、教室という空間の中で、いろいろやっていますよね。だから、小学校の中で流行し、兄弟にうつり、親にうつり、そこから社会に広がっていく、というのがインフルエンザです。特に、インフルエンザの場合は、潜伏期も短いですし、もうこれは明らかなのに、なかなか感染拡大防止が進まない。速やかに学級閉鎖を行うのが、いちばん良い手なんですが、ここになかなか学校の方が、教育委員会が踏み切ってくれない、というのもあります。それでも、この頃は比較的早く学級閉鎖をするようになって、これで土日が間に入ったりすると、やっぱり流行も、患者発生も、かなり抑えられています(スライド91)。
スライド91
今、またインフルエンザがすごく大流行していますね。これは、冬休みが終わって、みんなが集まり始めたからです。そこで流行が始まり、広がり始めました。その上、この異常な寒さですよね。「ウィルスが寒さで元気になる」なんてよく言いますけど、それ以上に、寒い時期というのは、非常に空気が乾燥します。乾燥するとどうなるかというと、粘膜が荒れます。すると、ウィルスがその荒れた粘膜に付きやすくなります。これが、インフルエンザが日本で冬場に流行する理由です。さらに、今はすごく乾燥するような暖房も使います。ですから、決して「ウィルスは気温が低いのが大好き」ということではないと、私は思っています。実は、熱帯地域でもインフルエンザは流行します。決して寒いところではないですよね。ですから、寒いということ自体よりも、そういう寒い時期になると、私たちの体の方の条件が悪くなるということです。要するに、粘膜が荒れてウィルスが付きやすくなる、ということですね。
「仙台方式」への道
今では、インフルエンザ対策の中で、「仙台方式」は認知されるようになりましたが、その仙台方式を作るのに、私は大変な苦労をしました。最初に、まず医師会の先生方に一斉に言われたのが、「そんなに怖い病気は診ない」ということでした。そこで、私は先生方に、「どんな新型インフルエンザといえども、インフルエンザなんだ」と、「インフルエンザだったら、先生方は診ているでしょう」ということを、1年かけて説得しました。その結果できたのが、仙台方式なんです。そして、その代わりに、「行政としてもきちんとやりますよ」、「流行の状況をきちんと見ますよ」、「小学生がスーパースプレッダー(感染拡大のきっかけとなった患者)だから、小学校の欠席率をちゃんと出しますよ」ということを約束して、仙台では、11月から3月までの欠席率を、スライド92のような地図の形でホームページ上に表すことにしたのです。
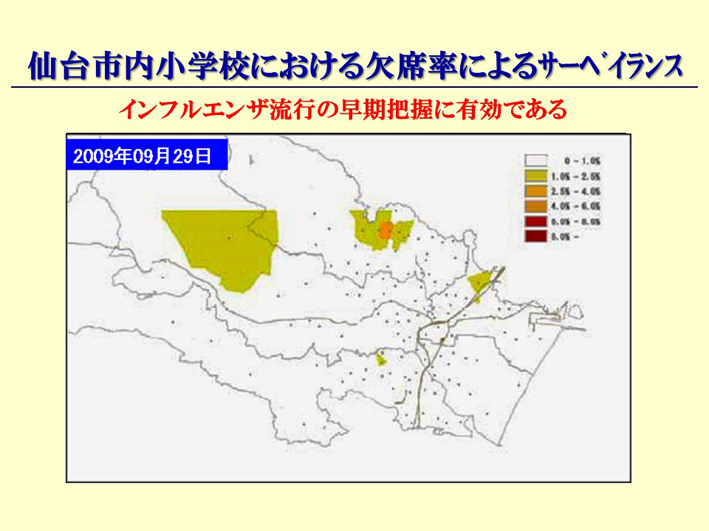
スライド92
こういうふうに見える形にしますと、そこの地区の先生方も、「自分の医院の周辺では流行しているな」と、もちろん患者さんが来るから分かりますけれども、そういうことを容易に知ることができます。それから、流行地域のスーパーマーケットに行く時も、やっぱり注意したりしますよね。図書館だとか、そういう公共の施設には、やっぱりすごく注意して行くわけです。そのための情報も提供します。ですから、先生たちに「患者さんを診てください」とお願いしました。地区の先生方に診ていただかないと、大きな病院の発熱外来に患者さんをみんな集めていたらパニックになるばっかり、というのは、もう分かり切っていたことなんですね。そういう観点から行ったのが、仙台方式です。
皆さん、予防にマスクをかけます。しかし、マスクは予防にはなりません。効果といえば、口や鼻の粘膜の乾燥を防ぐことぐらいかもしれません。マスクは、その程度のものです。でも、インフルエンザに罹った人には、かけてもらいます。アメリカでは、予防でマスクなんかしません(スライド93)。

スライド93
とにかく、インフルエンザになったら、最寄りの先生のところに行って、早く診断してもらって、早くタミフルの治療を始めてもらう。そして、あとは自宅で療養する。重症になった時には、行政で責任を持って病院に連れて行きます。これが仙台方式です(スライド94、95)。
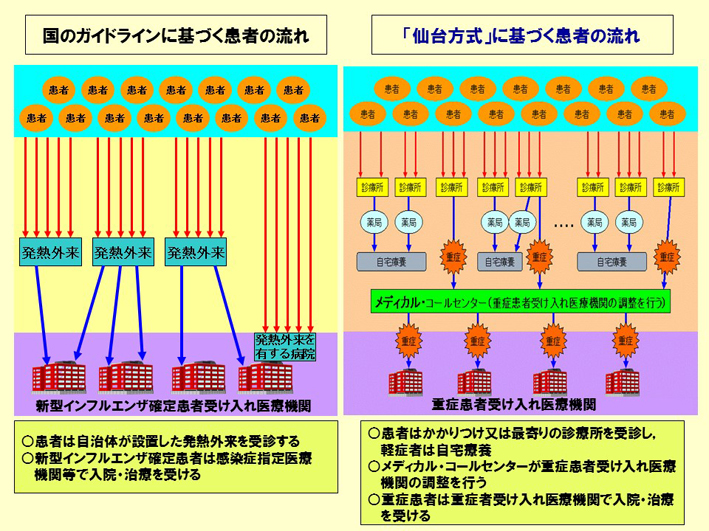
スライド94

スライド95
ですから、国のガイドラインとは、ちょっと違ったことをやっていて、国からは、いろいろお小言をいただいたりはしましたけれども、結果的には、インフルエンザは、新型であろうがインフルエンザなんですから、早くに見つけて、早くに治療する、ということを淡々と行う。それがいちばん大事だ、というふうに私は思っています。これも全部、感染症の基本に則って、忠実に対策をやっているだけのことですよね。特殊なことはしていない。WHOは、「みんな隔離してやりなさい」とか、いろいろ情報を出していますが、これはタミフルも十分にないところや、その他の医療のチャンスもない人たちに対して出しているものです。名指しで「あなたたちの国は汚いから、こうやれ」とは言えないから、全体に出しているだけ、という話なんです。それを、私たちが引き算をしながら、肝心なところをきちんと押さえるような対策をやっていかないといけない、というふうに私は思っています。
医療者の知識不足

スライド96
ワクチンで防げる病気はいっぱいあります(スライド96)。にもかかわらず、日本では、ワクチンによる予防が上手くいっていない。実際に、私はタイの学校で勉強した時に、初めて「B型肝炎もC型肝炎も性病だ」と教わりました。「えっ!?」と思いました。なぜなら、私は日本の学校では、そんなふうに習ってこなかったからです。これにはビックリして、それからちょっと考え方を改めました。確かに、よく考えてみれば、いったいどうやってこれだけの感染が広がったのか。「ワクチンの針を替えないで打ったから」、そんなことはあり得ないと、私は今でも思っています。
それから、私が日本で今、きちんとしなければいけないな、と思っていることが、もう一つあります。それは、患者さんに対する配慮。実は、私もC型肝炎に感染したことがあります。C型肝炎の人の気管切開をした時に、誤って自分の指も刺してしまいました。4ヶ月後に検査をしたら、しっかりとC型肝炎がプラスでした。それで、お医者さんに行きますよね。そこで「私は、実はC型肝炎のキャリアなんです」と言うと、言った途端に対応が全部変わります。その時に、私はやっぱり悲しい思いをしました。「患者の差別をしなくとも、みんな感染者だと思って対応すれば、問題ないんじゃないの?」という気持ちになりました。そういう意味では、やっぱり医療従事者、医療関係者の知識の無さが、結局そういう対応をさせていると、私は思っているんですね。どういうふうにして感染し、どこにウィルスが出て、そしてそれを防ぐにはどういう方法があるのか。それにもっときちんと取り組んでいくのが、今の日本の感染症対策のあり方だと私は思っています。
私は、感染症というものの本当に正しい知識が、まだ全然伝えられていないという思いをずっと持っていました。「B型肝炎は性病だ」というのは、私は外国に行って初めて知ったぐらいで、そうやって習っていないのは、日本だけなんですよ。そういうことを考えると、罹った人をどこかに隔離する、あるいは差別するのではなく、正しい知識を人々に広めることが重要だ、ということだと思います。特に、医療関係者は、当然にきちんとした知識を十分持っていなければいけないはずですよね。それがまだ、なかなかそこまでいっていない現実を、私は今、強く感じています。こうやって皆さんの前で話をしながら、私はちゃんと感染症に関して、きちんとした知識を伝え、みんなで正しい知識を持って、偏見のないような社会にしたい。「感染者を隔離したり、差別したりすることは、人々が偏見を持ち、結局予防もできなくなってしまうんですよ」ということを、私は色物の専門家かもしれないけれども、きちんと言い続けていかないといけないな、と思っております。
