参加報告
特定非営利活動法人 ネットワーク医療と人権 理事長 若生 治友
イントロダクション
MERS 設立当初からの調査研究「輸入血液製剤によるHIV 感染問題調査研究委員会(2001年-2009年、委員長:養老孟司、以下、養老研)」のメンバーとして、長く関わってきた蘭由岐子氏が、この度、日本保健医療社会学会の学会長兼、第42回大会の大会長となった。
そして大会メインテーマを「問題経験のナラティブをきく」と設定し、学会員に対する教育講演および大会シンポジウムのテーマに「薬害問題」を取り上げることとなった。今回、教育講演および大会シンポジウムに参加したので概要を報告する。
ちなみに本大会の連動企画として関西定例会(3月5日、大阪市立大学梅田キャンパス・文化交流センター・小セミナー室)が開催され、下記の内容が報告されたことを付記する。
・大阪の血友病患者会はどのように問題経験を切り抜けたか -四半世紀を振り返って
(大阪ヘモフィリア友の会 若生 治友)
・血友病患者会全国組織の再始動
(一般社団法人 ヘモフィリア友の会全国ネットワーク 佐野 竜介)

追手門学院大学 茨木キャンパス
概要報告:教育講演
教育講演「薬害エイズの教訓から考える」
演者:花井 十伍 氏(大阪HIV薬害訴訟原告団代表)
司会:蘭 由岐子 氏
最初に「薬害エイズ」を概観した上で、「薬害」とは何か、その定義付けについて以下のような意味合いがあることを聴講者と共有した。ある化学物質が医薬品として認可される場合、クスリとしての作用と害作用があり、その作用に有効な効果があって害作用を統計学的に上回る時に、初めてクスリになりうる。そして狭義には、「薬害」を「医薬品による社会的広がりをもつ被害」とし、その医薬品を患者が使用して、受容しがたい害作用が起きて健康被害を及ぼし、その発生や拡大を防げたにもかかわらず社会的に広がってしまった被害とした。
次に薬害事件をきっかけに国賠訴訟が起こされ、国が責任を認めたことで新たな安全対策や法制度が整備されたことを説明した。
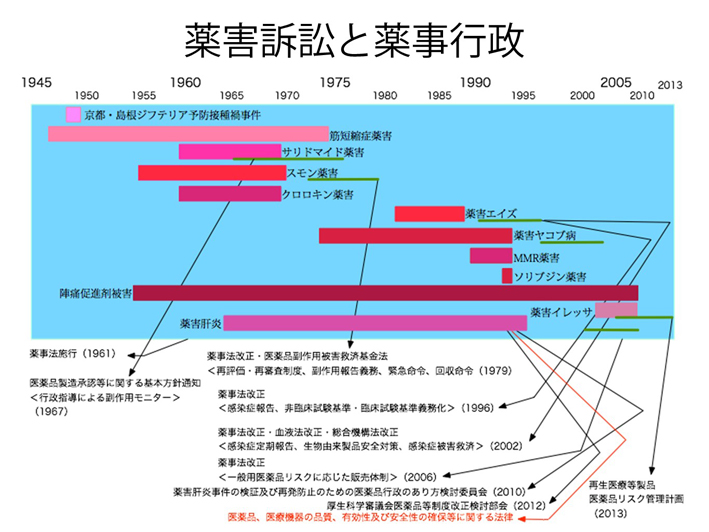
東京HIV 訴訟原告・弁護団は、1989年の提訴当初「人為的に作り出された薬害」と前面に押し出し、被告国と製薬企業の姿勢を究明する裁判と位置付けていた。一方で大阪HIV 訴訟初代団長の赤瀬氏は、訴訟を提起する時に、当時の献血供給事業団の青木氏に宛てた手紙に「極端な表現を許していただくならば、自分の裁判に勝つことよりも血液行政の本当の改革が行われるならば、裁判の勝敗など私はどちらでもいいのです」と記しており、必ずしも「薬害」を前面に押し出していなかったことを示し、東西の裁判へのスタンスの差異を述べた。
その後、1994年ごろを境に、HIV訴訟は「薬害裁判」としての様相が強まってくると、当時、川田龍平氏のカミングアウト(=薬害HIV感染被害者として)によって、若い人たちを中心に世論の高まりを広げ、「薬害エイズ」という言説が強まったきっかけになった。そして事実上の原告勝利の和解が1996年3月に成立していく。この和解成立の意味は、それまでのエイズ問題への取り組みを急速に加速させる起爆剤となり、様々な制度や医療体制の整備、医療体制が整っていくこととなった。

次に血友病そのものや血友病患者の年齢分布、そして治療製剤の潜在的な感染リスク(プール血漿から分画する製造工程中の潜在リスク)を紹介した。当時は非A非B型肝炎感染は致し方のないリスクとみなされていたが、HIV感染は受認できないリスクであったことを説明した。とはいうものの、非加熱高濃縮血液凝固因子製剤の有効性が高かったために、ウイルス感染リスクを軽視してしまったこともあったのではないかと述べた。今から考えればHIV感染リスクを除去しなかったという点では、対策が全く不十分だったと言わざるを得ないとした。
教訓を生かすという意味で海外の状況を紹介した。まずカナダにおいては議会が調査委員会(委員長:クレーバー判事)を立ち上げ、「クレーバー委員会報告書」をまとめた。この報告書を基に、カナダ政府はCBS(カナディアン・ブラッド・サービス)を立ち上げ、新たな血液製剤の供給体制を構築した。アメリカではIOM研究所が、当時の状況について膨大な文献やインタビュー調査などから報告書をまとめ、何が起きていたのかを明らかにした。
一方、日本ではカナダやアメリカのような調査は行われなかった。理由としては刑事裁判が始まったために、関係資料が全て検察に預けられてしまったからである。そのため大阪HIV訴訟原告団では2001年から検証作業を、NPOネットワーク医療と人権に委託して、調査研究事業として検証を始めることになった。実際に起こった現象を明らかにするために、加害-被害という図式から一度離れて脱構築していくスタンスや、そういう調査への取り組み方が必要であると訴えた。

エイズパニックを引き起こした松本・神戸・高知事件に代表されるように、そもそも日本のエイズ問題は人権問題から始まった。当時HIV陽性と言われてしまうと、社会の中で極めて辛い扱いを受けたという歴史があった。ところが今や治療薬が進化し、医療体制も整ってくると何となく解決してしまったように勘違いしている印象があり、人権問題は相変わらず取り残されたままなのではないか。国が法制度・体制を変えてきたことは、あくまで加害者責任として取り組んだだけで、人権問題には全く触れてこなかったのではないかと述べた。
「薬害」問題は、ともすれば薬事という文脈に矮小化されやすい。これまで薬害の教訓は、薬事行政を中心に反映されて、いろいろな安全対策や被害防止策が作られてきたと言える。しかしながら、医療そのもののあり方、ひいては文明のあり方に対しては、薬害という文脈だけでは不十分ではないかと訴えた。
最後に、「医薬品を始めとする医療技術の変化を受け入れつつ、私たちはこれからどのような生き方を選択したいのだろうか。」と述べ、これらの問題群が明らかになったことを薬害エイズの教訓としたいとまとめた。
概要報告:シンポジウム
【報告者】
増山 ゆかり 氏(公益財団法人いしずえ サリドマイド福祉センター)
本郷 正武 氏(和歌山県立医科大学)
望月 真弓 氏(慶応義塾大学)
【討論者】
大西 赤人 氏(むさしのヘモフィリア友の会)
伊藤 美樹子 氏(滋賀医科大学)
【司 会】
山田 富秋 氏(松山大学)
報告1:薬禍の風霜(増山ゆかり氏)
サリドマイド事件は、今から約50年前に起きた薬害の原点ともいわれる事件で、データの捏造や隠蔽などによって被害が拡大した典型的な薬害事件である。加えてこれまで繰り返し起きた薬害事件では、健康被害と医薬品の因果関係について「科学的根拠がない」として、販売停止や回収措置などの対策を取らなかったことで、一層被害が拡大してしまったという歴史を強調した。薬害を一言で表すなら、本来防ぎ得た被害を拡大させてしまった「人災」であると強く訴えた。
彼女自身の普段の生活を映した映像と共に、波乱万丈な半生を語り、家族との確執や父母の看取りを通して気持ちが氷解していったことを語った。母親の看病と対話を通じて、薬害がいかに理不尽であること、またその被害がいかに被害者や家族を打ちのめすものであるかを訴えた。
最後に聴講者に対して、薬害というものを知った以上、生きるとは何か、また医療のあり方を考えていただきたいとまとめた。
報告2:<薬害>経験伝承のための医療社会学的検討(本郷正武氏)
最初に報告の趣旨を次のようにまとめた。薬害経験を伝承するために理解すべきことは、個人の健康被害を超えた問題の開示が必要で、その健康被害の原因や責任の所在を明らかにし、救済を求めるために訴訟が展開されてきた経緯を示した。また社会学の研究者として、聞き取り調査や質問紙調査を行う上で、「薬害」として語られる文脈、「なぜ、そのような語り(ナラティブ)が出てくるのか」を知る必要があるとした。
報告3:「薬害を防ぐ社会」へ繋ぐ薬害教育(望月真弓氏)
内容は、医薬品のリスク管理と情報、大学生、中学・高校生向けの教育、副読本「薬害を学ぼう」の活用例の紹介についてであった。
これまで薬害が起きるたびに、いろいろな制度や法律が整備されてきている。そもそも医薬品には、必ずベネフィットとリスクが存在し、医療現場ではリスクを可能な限り小さくする・最小化するための情報が必要になっている。医薬品には、開発から承認まで約15-20年の時間がかかり、その間に様々な情報が蓄積されていく。さらに市販後にも調査(情報収集、副作用報告等)が行われることになっている。
しかしながら、臨床試験(治験)においては、限られた患者にしか投与されていないため情報が不十分である。その治験プロセスにおいては、医薬品の高齢者や小児などへの影響は調べられていない。製造販売後に得られた情報を医療現場にフィードバックする仕組みとして、薬害肝炎の検証及び再発防止のための医薬品行政のあり方検討委員会の最終提言に基づいた法律改正の中で、製薬企業に義務付けた「医薬品リスク管理計画(RMP)」の作成が明記され、リスク最小化の活動に生かされるようになった(平成25年4月からスタート)。
大学生向けの授業では、薬学部6年生を対象に薬害被害者の声を直接聞く機会を作り、講演後には薬剤師の職能倫理・医薬品の安全管理を題材として、薬剤師の役割についてスモールグループディスカッション(SGD)を行っている。
中高生向けの教育では「薬害を学ぼう」を教材にして、なぜ副読本を作ったのかを伝え、若年層として医薬品についての理解を進め、健康被害の防止に資することを目的に授業を実施している。その上で平成24年から甲府市の生涯学習委員会と共に実施している活用例を紹介した。現在、講義を受けた中高生たちの約2割程度が医療系大学へ進学もしくは希望していることが分かったとのこと。
被害者や患者からの副作用報告は、当初意味がないと批判されてきたが、実際に試行してみると、かなり正確であることが判明した。正しく時系列に報告されており、副作用・有害事象の第1発見者であることはいうまでもなく、その役割は大切だとした。
討論
3名の報告を踏まえ、大西氏と伊藤氏から各報告者へコメントと疑問点を上げ、討論に移った。
大西氏:
薬害エイズが起きた1980年代において、医療者から患者に対して血液製剤の有効性とリスクについて説明があったのか、今でいう「インフォームド・コンセント」というものの、本当の意味での検証が行われていないと指摘した。増山氏に対しては、原状回復についてどう考えているかを尋ねた。
伊藤氏:
各報告における時間軸の差異を指摘した。増山氏の薬害経験は人生そのもので非常に長いものであり、本郷氏・望月氏の薬害経験は、薬害事件の起きた前後という割と短期間のことではないか。また社会学研究者・薬剤師としては、誰に対してどのような効果を期待して伝承・教育を考えているのかを問うた。看護師は医師・薬剤師と異なり、医薬品の利害(医療経済的、施設経営的、診療報酬、etc.)とはあまり関係のないところで活動しているが、薬剤師から看護職はどう見えているのかを尋ねた。さらに患者が、身体症状をいかに正確に伝えられるか、どのようにスキルを高めたら良いかを尋ねた。
増山氏:
自分の経験や思いを深いところまで吐露することの是非は分からないが、実際には吐露しないわけにはいかないと考えている。サリドマイド被害者は生まれてきた時点で、障害者として生きていかなければならない人生だったと思うし、何故このような事態になったのかということを真剣に考えて理解して欲しいと思っている。また繰り返されてきた薬害を考えると、どの薬害においても最初は患者からの指摘で副作用ではないかと声が上がっていたのに、その声は取り上げてもらえず、どんどん健康被害が広がってはじめてようやく医薬品を回収することになっていく。副作用報告に関して、まずは医療現場が患者の声を拾い上げる環境を整えることが先決ではないかとした。
本郷氏:
指摘された時間軸については、今起きている有害事象については対策を急ぐ必要があると考えるが、過去の薬害については、研究における聞き取りデザインによって、どこに(いつ頃のことに)焦点を当てるかということになっていく。例えば、今だったらあまりにひどいインフォームド・コンセントであったとしても、当時は良かれと思って行なったことかもしれない。当時は当たり前だったことやその時の文脈をきちんと理解して調査に臨まないといけない。
望月氏:
看護師と薬剤師の連携について、今は大抵チームアプローチを行なっている施設が多いので連携はできていると思う。しかしながら地域の薬局と看護職との連携はまだ不十分であると思う。副作用の早期発見は、最初が患者で、次に介護にあたっている方や看護職だと考えている。現在、試行的にシステムを構築し、患者の訴える症状と医薬品を繋げて副作用を確認できるようにしており、ヘルパーの方に使ってみていただいているところ。患者のコミュニケーションスキル・訴える力の向上は、義務教育の段階で医薬品教育を取り上げるよう取り組んでいるところである。今後は普及のための啓発活動も必要であると考えている。
教育講演・シンポジウムを通しての所感
MERS設立当初からの薬害調査研究に携わっていただいている蘭氏が、本学会大会長であったことから、大々的に「薬害」をテーマに学会で上げて取り上げていただいた。学会参加者のほとんど(150~200名)が、教育講演およびシンポジウムを聴講していたと思う。保健医療社会学会は看護職(看護師、保健師、助産師、等)・社会学系研究者など、複数の分野にまたがる学会であり、「薬害」や関連する話題に関心を持つ方々が増えてきていることは、MERSとしても心強く感じる。
近年、大学の薬学部や中高生教育の現場では「薬害」を教育カリキュラムの中に取り上げる学校が増えていると感じている。私自身、3年ほど前から病院実習中の薬学部5年生に対して薬害や医療安全を考える一コマを担当しているが、薬剤師を目指す若者に少なからず影響を与えていると感じている(注1)。
教育講演の中で、「HIVをめぐる人権問題が未解決であること」、「薬害の教訓は薬事行政に対して一定の成果・法整備化を進めたが、医療そのものが孕む課題には達していないこと」、「医薬品の価格が非常に高額になって患者一人にどれくらいのコストをかけるのかという議論が世界的に盛んになっていること」などが、簡単に触れられていた。これらの課題は、すぐには答えの出ない、しかし、無視のできない事柄であると思われ、今後のMERSの啓発活動に取り上げられればと思う。
最近の世界的な情勢では、医薬品が認可される場合に、患者に対してどれくらいのコストをかけて治療を行うのが妥当かという議論になっていること、日本もその流れの中にあることを付け加えた。
(注1)若生治友、病院実務実習における「薬害教育」の実践例の紹介、2016、『「薬害教育」に向けた多声的「薬害」概念の提起』(平成25-27年度文部科学省科学研究費補助金(基盤研究(B)研究成果報告書)
